- Плосковальгусная стопа у детей. Можно ли это перерасти?
- Откуда берутся дошкольные вальгусы стоп и коленей?
- Какие условия должны быть соблюдены, чтобы ребёнок «перерос» вальгусную деформацию стоп?
- Имеет ли смысл использование ортопедических стелек для детей в возрасте до 8 лет?
- Вальгусная деформация стопы у детей
- Общие сведения
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Плосковальгусная стопа у детей. Можно ли это перерасти?
Как естественным образом меняется форма нижних конечностей у детей?
Ребёнок, который начинает ходить, имеет варусное положение и сгибание ног, потому что он ещё не в состоянии полностью выпрямить тазобедренные и коленные суставы. Его шаги неуверенные, ноги широко расставлены, а ступни опираются на всю подошву (нет типичного переката с пятки на носок). Подошва стопы покрыта жировой подушечкой, которая действует как амортизатор, защищая хрящевую структуру стопы от чрезмерной перегрузки во время быстрых шагов. Жировая подушечка исчезает к 4-5 годам – в это время стопа может визуально казаться плоской.
В возрасте 2 лет варус коленного сустава проходит – нижние конечности становятся прямыми. В 3 года появляется физиологический вальгус, который исчезает к 8 годам. В этом возрасте ребёнка родители чаще всего сомневаются в правильности формы ног своих детей и часто обращаются за консультацией к ортопеду.
Откуда берутся дошкольные вальгусы стоп и коленей?
Изменения положения оси нижних конечностей являются результатом вертикального положения тела и влияния сил, действующих на суставной хрящ бедренной и большеберцовой костей. 3-летний ребёнок имеет наибольшую функциональную внутреннюю ротацию в тазобедренных суставах – в этом возрасте дети часто ходят, повернув ноги внутрь. Внутренняя ротация нижних конечностей – результат естественно увеличившейся величины угла поворота шейки бедра на 30-35 градусов (норма у взрослых – 12 градусов) и увеличение антеверсии (наклона) вертлужной впадины тазобедренного сустава. Внутренняя ротация нижних конечностей приводит к центростремительному наклону большеберцового сустава и увеличению нагрузки на медиальный свод стопы. Таким образом, плосковальгусная стопа в возрасте 3-4 лет является естественной компенсацией увеличенного угла поворота шейки бедра.
Какие условия должны быть соблюдены, чтобы ребёнок «перерос» вальгусную деформацию стоп?
Рецепт очень простой – ребёнок должен быть как можно более активным. Вместо того, чтобы возить ребёнка большую часть времени в машине или коляске, дайте ему возможность прогуляться. Активные повороты таза вокруг продольной оси опорной ноги во время ходьбы позволяют изменять положение шейки бедра и постепенно уменьшать угол поворота. Прямое туловище при ходьбе и спонтанная активность позволяют поддерживать правильный баланс мышечного напряжения между сгибателями и разгибателями, а также приводящими и отводящими мышцами тазобедренного сустава. Длительное принудительное сидение в одной позе ограничивает подвижность бедра, затрудняя изменение торсионной деформации шейки бедра и «перерастание» физиологического вальгуса. Если ребёнок мало ходит и большую часть времени его носят/возят, значит, средние ягодичные мышцы недостаточно укрепляются. Масса тела ребёнка увеличивается, но его мышцы не успевают за изменениями, что приводит к снижению способности активно стабилизировать тело. Ходьба также является лучшей тренировкой для мышц стопы, особенно тех, которые отвечают за формирование свода.
Таким образом, для того, чтобы ребёнок вырос из физиологической вальгусной деформации, необходимы спонтанная, неограниченная активность и ходьба, обеспечивающая тренировку мышц, нагрузка массой тела и вращательными движениями таза. Кроме того, детская обувь должна обеспечивать свободное движение пальцев (подошва должна сгибаться на уровне пальцев ног). Лучший выбор – обувь спортивного покроя, кроссовки.
Имеет ли смысл использование ортопедических стелек для детей в возрасте до 8 лет?
Возникающее до 7 лет физиологическое плоскостопие (т.е. симметричные плосковальгусные стопы), которое корректируется, не ухудшается, не вызывает болевых ощущений и не имеет сопутствующих ортопедических / неврологических заболеваний, не требует лечения или использования ортопедических стелек.
В случае патологического положения стоп из-за ограниченной подвижности тазобедренных суставов использование ортопедических стелек не имеет смысла. Терапия должна быть направлена на причину, т.е. нужно стремиться восстановить физиологические особенности бедра, характерные для конкретного возраста. Если стойкий вальгус вызван контрактурой мышц голени, необходимо сосредоточиться на восстановлении полного диапазона тыльного сгибания с нейтральным положением голеностопного сустава.
- ребёнок испытывает боль в ступнях или коленях, и основной причиной этой боли является патологически чрезмерная пронация стопы;
- плоскостопие быстро ухудшается, например, из-за ожирения;
- асимметричная (например, травматическая) гиперпронация стопы является основным фактором риска возникновения сколиоза.
Источник
Вальгусная деформация стопы у детей
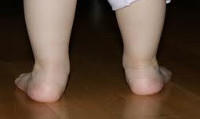
Вальгусная деформация стопы у детей – дефект, характеризующийся снижением высоты сводов стопы и Х-образным искривлением ее оси. При вальгусной деформации отмечается разворот пальцев и пятки наружу, опущение среднего отдела стопы, неуклюжесть походки, повышенная утомляемость и боль в ногах. Диагностика вальгусной деформации проводится детским ортопедом на основании внешнего осмотра, рентгенографии стоп в 3-х проекциях, плантографии, подометрии. Лечение проводится с помощью ЛФК, массажа, ношения ортопедической обуви, наложения ортопедических шин; при неэффективности – выполняется хирургическое вмешательство.
Общие сведения
Под вальгусной деформацией понимают такую деформацию стопы у детей, при котором при тугом сжатии и выпрямлении коленей, расстояние между внутренними краями лодыжек составляет более 4-5 см. При этом пальцы и пятка отклоняются к внешней стороне, а внутренние своды стоп «заваливаются» внутрь. Такая кривизна ног называется Х-образной, в отличие от варусной (О-образной) деформации стоп. Если вальгусная деформация сопровождается снижением высоты сводов стопы, говорят о плоско-вальгусной деформации стопы. Именно эта форма патологии чаще всего встречается в детской травматологии и ортопедии.
Причины
Вальгусная деформация стопы у ребенка может быть врожденной или приобретенной. В первом случае определяющими являются внутриутробные нарушения формы и расположения костей стопы, а деформация стоп диагностируется уже в первые месяцы жизни ребенка. К наиболее тяжелым истинно врожденным деформациям стопы относится «стопа-качалка» или «вертикальный таран».
Приобретенная вальгусная деформация связана с несовершенством сухожильно-связочного аппарата и отклонениями в развитии опорно-двигательной системы ребенка. Такие отклонения обычно выявляются к 10-12 месяцам, при попытках ребенка сделать первые самостоятельные шаги. Вальгусная деформация чаще формируется у ослабленных детей с мышечной гипотонией. Причины последней могут крыться в недоношенности ребенка, внутриутробной гипотрофии, врожденной слабости соединительной ткани, частых заболеваниях детей раннего возраста ОРВИ, бронхитами, пневмониями.
Особая роль в ослаблении связочно-мышечного и костного аппарата стопы принадлежит рахиту. Нарушение статико-динамических взаимоотношений в нижних конечностях вторично развивается у детей на фоне нейромышечных заболеваний: полинейропатии, ДЦП, миодистрофии, полиомиелита. Деформация стопы может быть следствием ожирения и чрезмерных нагрузок на стопу из-за избыточной массы тела.
Иногда деформация стопы развивается после травм связок, мышц, костей голени и стопы и длительного пребывания конечности в гипсе. В более редких случаях вальгусная деформация стопы возникает у детей с дисплазией и врожденным вывихом бедра. Причинами вальгусной деформации у ребенка могут выступать ранняя постановка ребенка на ножки, неправильный подбор обуви (слишком мягкой и плохо фиксирующей стопу).
При слабости мышечного тонуса под тяжестью веса ребенка свод стопы уплощается, большеберцовые мышцы, а также мышцы и связки пальцев стопы ослабляются и растягиваются и не могут удержать стопу в оптимальном положении. При вальгусной деформации происходит смещение голеностопного сустава внутрь, а пятки и пальцев – кнаружи.
Симптомы
В большинстве случаев первые признаки деформации стопы у ребенка родители замечают ближе к 1 году, вскоре после того, как ребенок сделал первые шаги. При этом обращает внимание, что при ходьбе малыш наступает не на всю стопу, а на ее внутренний край.
С течением времени стопа приобретает Х-образную форму, походка становится неуклюжей, неуверенной, шаркающей; дети быстро устают при игре со сверстниками, жалуются на боли в нижних конечностях и позвоночнике. К вечеру стопа ребенка опухает, возможны судороги в икроножных мышцах. При осмотре обуви ребенка заметно ее неравномерное снашивание — обувь стаптывается по внутренней стороне подошвы.
Диагностика
Вальгусная деформация стопы у ребенка может быть заподозрена педиатром, однако окончательно судить о наличии патологии и степени ее выраженности позволяет только осмотр ребенка детским травматологом-ортопедом и специальное обследование. При осмотре ребенка обращает внимание отклонение пальцев и пятки кнаружи, сглаживание сводов и смещение внутренней части стопы – внутрь.
Для окончательного решения вопросов диагностики у ребенка вальгусной деформации стопы проводится рентгенография стоп, компьютерная плантография и подометрия. На рентгенограммах стоп, выполненных в 3-х проекциях, удается увидеть изменение положения стоп относительно друг друга. Компьютерная плантография позволяет рассчитать различные морфологические параметры стопы. С помощью подометрии оценивается распределение нагрузки на разные отделы стопы. Компьютерная подометрия позволяет выявить изменения, когда клинические признаки вальгусной деформации стопы у детей еще не проявились. В ряде случаев с уточняющей целью может потребоваться проведение УЗИ суставов.
Для исключения патологии центральной и периферической нервной системы дети должны быть осмотрены детским неврологом.
Лечение
Целью лечения вальгусной деформации стопы у детей служит восстановление ее нормальной формы и функции, укрепление мышечного и связочного аппарата.
При врожденной вальгусной деформации может понадобиться иммобилизация конечностей с помощью гипсовых повязок. Подбор и моделирование повязки осуществляется детским ортопедом с учетом типа деформации и градуса отклонения от нормы.
На следующем этапе (а в случае приобретенной вальгусной деформации стопы — с самого начала) рекомендуется проведение ножных ванн, курсов массажа (пояснично-крестцовой области, суставов ног, стоп), парафинотерапии, озокеритовых и грязевых аппликаций, электрофореза, диадинамотерапии, магнитотерапии, электростимуляции мышц голени и стопы, ИРТ. Полезны занятия лечебным плаванием и ЛФК.
Дети с вальгусной деформацией стоп нуждаются в подборе индивидуальных функциональных стелек или специальной ортопедической обуви с жесткой боковой фиксацией стопы и пятки, супинатором.
К оперативному лечению прибегают относительно редко (примерно в 7% случаев). Способ коррекции вальгусной деформации стоп определяется индивидуально с учетом особенностей и выраженности патологии. Наибольшее распространение в детской травматологии ортопедии получили методы пересадки сухожилия длинной малоберцовой мышцы на внутренний край стопы с удлинением ахиллова сухожилия; артродез таранно-ладьевидного сустава, наложения аппарата внешней фиксации и др.
Прогноз
Вальгусная деформация стопы у детей может достигать тяжелых степеней, являясь не только выраженным косметическим дефектом, но и вызывая функциональные нарушения конечности, вплоть до инвалидизации в молодом трудоспособном возрасте. В случае невысокой степени деформации и своевременного лечения возможно полное восстановление функции стопы.
Профилактика
Во избежание развития вальгусной деформации стопы у детей следует исключить нагрузку на нижние конечности ребенка до 7-8 месяцев. Необходимо придерживаться рационального режима, включающего закаливание, гимнастику, профилактический массаж, полноценное питание, достаточный сон и прогулки. Важное значение имеет предупреждение рахита, прием витамина D и микроэлементов.
В обязательном порядке следует регулярно посещать педиатра, а также профилактические осмотры, осуществляемые специалистами разного профиля (в т. ч. детским хирургом и ортопедом). Необходимо уделять серьезное внимание правильному подбору обуви для ребенка: она должна быть по размеру (не мала и не велика); изготовлена из качественных натуральных материалов; иметь плотный супинатор, жесткие заднюю и боковую части.
Источник