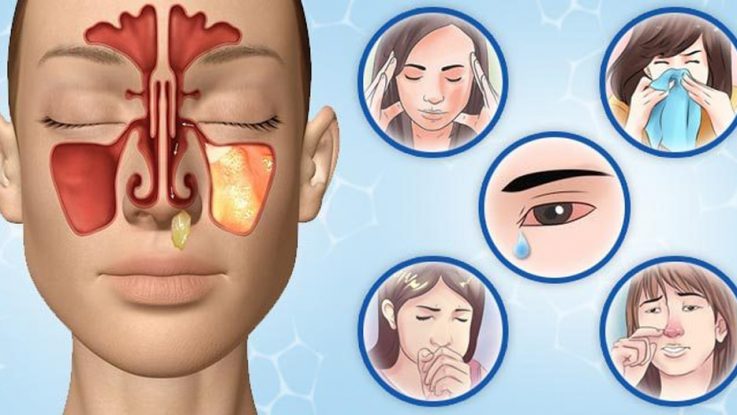
- Можно ли ходить в бассейн с гайморитом?
- Виды гайморита
- Показания к посещению бассейна
- Начало острого воспалительного процесса
- Восстановительный период после лечения
- Хроническая форма заболевания
- Противопоказания
- Выводы и заключение
- Баня при гайморите: как правильно париться
- Можно ли в баню с гайморитом
- Баня при гайморите без температуры
- Чем опасна баня при гайморите
- Можно ли в баню после гайморита
- Лечит ли баня гайморит
- Врачи объяснили, как отличить симптомы COVID-19 от синусита
- Что такое синусит?
- Возбудители респираторных заболеваний
- Классификация и виды заболевания
- Лечение
- Причины
- Вирусы и пути распространения
- Симптомы синусита
- Внутричерепные осложнения
- Диагностика
- Синусит по МКБ-10
- Как лечить синусит?
- Антибиотики при синусите у взрослых
- Физиотерапия
- Прокол пазухи
- Хирургическое лечение
- Промывание носа
- Лечение народными средствами
- Сок лука
- Ингаляции
- Антигистаминные средства
- Противопоказания
- Профилактика
- Хроническая форма заболевания
- Когда могут возникнуть осложнения гриппа
- Бронхит как осложнение после гриппа
- Как предотвратить осложнения гриппа
Можно ли ходить в бассейн с гайморитом?
Гайморит относится к заболеваниям, имеющим воспалительный характер. Он поражает слизистые оболочки носовых пазух, в которых начинается острый воспалительный процесс. На начальном этапе он напоминают обычный насморк: у больного возникают выделения из носа, дыхание затрудняется, появляется общее недомогание.
В таких случаях нередко, желая повысить иммунитет и закалить организм, пациенты могут посещать бассейн. Однако следует знать, что не всегда такие занятия могут принести пользу. Гайморит и бассейн совместимы, но не при остром течении заболевания.
Виды гайморита
Гайморит может принимать острую и хроническую форму. Если после простуды появился синусит с серозными выделениями, то врач может назначить антибиотиков и противовоспалительных препаратов для снятия воспаления и устранения гнойных выделений. Для этого доктор выявляет причину инфекционного воспаления и уточняет тип гайморита, который может быть по своей этиологии:
- вирусным,
- бактериальным аэробным,
- бактериальным анаэробным,
- грибковым,
- травматическим,
- аллергическим,
- смешанным,
- эндогенным,
- перфоративным.
Выявив этиологию гайморита, врач назначает наиболее эффективные современные методы терапии. При гайморите обычно применяется не одно лекарство, а комплексная терапия.
Показания к посещению бассейна
Люди, страдающие гайморитом, могут посещать бассейн на определенных этапах заболевания:
- в начале болезни,
- в период восстановления после лечения,
- при хронической форме гайморита.
Прежде чем заниматься плаванием, необходимо проконсультироваться с лечащим врачом. Он поможет составить правильный режим во время течения заболевания и объяснить ,в каких случаях нельзя посещать бассейн.
Начало острого воспалительного процесса
Острый катаральный гайморит возникает внезапно и симптоматикой напоминает простудное заболевание. У больного наблюдаются обильные выделения из носа, заложенность носовых пазух, ухудшение дыхания, головные боли.
На начальном этапе развития болезни, если у больного нет температуры, занятия плаванием поможет улучшить кровоток и усилить защитные функции организма.
После посещения бассейна может улучшиться отток жидкости из тканей слизистой, уменьшиться отек и исчезнет заложенность носа. В тех случаях, когда заболевание сопровождается температурой, носит инфекционный характер, а из носа выходят гнойные выделения посещать бассейн нельзя.
Восстановительный период после лечения
После комплексной медикаментозной терапии организм ослабляется, его защитные функции снижаются. Для восстановления здоровья и улучшения работы иммунной системы можно начать посещать бассейн после лечения гайморита.
Для получения наилучшего терапевтического эффекта рекомендуется:
- проводить перед посещением бассейна паровые ингаляции для очищения носа и профилактики инфекционных заболеваний органов дыхания,
- после посещения бассейна использовать безопасные наружные средства для увлажнения слизистой носа и уничтожения болезнетворной микрофлоры,
- принимать витаминные комплексы и иммуномодуляторы, повышающие защитные свойства организма.
После таких действий улучшится циркуляция крови, повысится сопротивляемость организма, а токсичные вещества, образовавшиеся в результате жизнедеятельности патогенных микроорганизмов, выведутся с потом после занятий плаванием.
Хроническая форма заболевания

Хроническая форма болезни проявляется постоянной заложенностью носа, которую трудно устранить даже лучшими сосудосуживающими препаратами. При регулярном посещении бассейна улучшает естественная функция дыхания, активизируется восстановление эпителия, происходит его увлажнение и восстановление, человек начинает свободно дышать после регулярных занятий в бассейне, продолжительность которых не должна превышать 60 минут.
Противопоказания
Посещение бассейна противопоказано больным с острой формой гнойного гайморита.
При охлаждении во время плавания может начаться усиление воспалительного процесса, из-за чего количество слизи и гноя увеличится. Это приведет распространению инфекции на близлежащие ткани:
- глазницы,
- черепные полости,
- костную ткань,
- головной мозг.

Также нельзя заниматься плаванием, если у человека наблюдается:
- высокая температура,
- плохое самочувствие и слабость,
- интоксикация,
- склонность к кровотечениям.
В период восстановления после гайморита бассейн нельзя посещать тем людям, которые перенесли хирургическую операцию или прокол гайморовой пазухи.
Выводы и заключение
Людям, страдающим гайморитом, не придется отказывать от занятий плаванием полностью. Но прежде чем отправляться в бассейн, следует посоветоваться с лечащим врачом, который проконсультирует, в каких случаях допустимо заниматься плаванием. Это особенно важно для детей, у которых диагностировали такое заболевание. На первых этапах гайморита разумные занятия плаванием помогут ребенку полностью избавиться от неприятного воспаления ЛОР- органов.
Источник
Баня при гайморите: как правильно париться
Гайморит — неприятное и опасное заболевание, вызывающее затруднение дыхания из-за заложенности слизью носовых пазух. В результате заложенности носа возникает постоянная гипоксия клеток головного мозга. В медицинской практике такое заболевание в ряде случаев лечат в рамках комплексной терапии прогреванием. Поэтому баня при гайморите может быть полезной и эффективной лечебной процедурой при правильном ее проведении.
Можно ли в баню с гайморитом
Людей, страдающих воспалением гайморовых пазух, всегда интересует вопрос, полезна ли при гайморите баня. Ответ на него зависит от стадии течения такого заболевания и причин, его вызывающих. Лечебный эффект сухой или влажный воздух парной оказывает на разных этапах такого заболевания дыхательных путей:
- на начальной стадии, когда у больного нет повышенной температуры тела;
- во время ремиссии при хроническом гайморите, после того как снимается обострение;
- на завершающем этапе болезни, после завершения выделения гнойной слизи из носа;
- на этапе восстановления после гайморита.
Больной должен обязательно советоваться со своим лечащим врачом перед тем, как посещать парную. Лечение гайморита проводится в ходе комплексной терапии, подобранной для каждого пациента индивидуально, в зависимости от причин, вызвавших болезнь, и индивидуальных особенностей организма. Посещение парной может быть эффективным дополнением комплексной терапии, если не будет нарушать выбранный специалистом режим терапии.
Баня при гайморите без температуры
Можно ли в баню с гайморитом ходить, когда у человека нет обострения этого заболевания? Да, можно. Если у пациента с воспалением гайморовых пазух нет повышенной температуры, посещение парной окажет на него лечебное воздействие. Горячий воздух выполняет функцию общей ингаляции, прогревая не только гайморовы пазухи, но и весь организм, в результате чего усиливается общий кровоток, происходит насыщение тканей кислородом. Это снимает последствия гипоксии мозга и улучшает общее самочувствие больного.
В горячем воздухе парной, в котором содержатся эфирные лечебные вещества, погибают микробы, которые могут находиться в скапливающейся в носовых проходах слизи. Горячий воздух размягчает слизь и помогает очищать гайморовы пазухи. Для повышения лечебного эффекта во время пребывания в парной можно промывать нос специально подготовленными травяными отварами.
Расширение кровеносных сосудов помогает быстрее выводить образующуюся слизь из носовых проходов, оказывая терапевтическое воздействие на воспаленные мягкие такни носовых перегородок.
Кожа раскрывает поры, через которые выводятся токсины и шлаки, а также продукты жизнедеятельности патогенной микрофлоры, которая может развиваться в местах застоя в гайморовых пазухах.
Парная помогает на начальном этапе снимать воспалительные процессы, не давая им обостряться. В результате удается улучшить дыхательные функции и уменьшить воздействие гипоксии на мозговые клетки.
После пребывания в парной улучшается дренаж носовых полостей за счет разжижения слизи, снимается отечность слизистой, поврежденный эпителий быстрее регенерирует.
Чем опасна баня при гайморите
Если при гайморите ходить в баню, не консультируясь со своим лечащим врачом, то можно ухудшить самочувствие и вызвать обострение заболевания. Нередко такое заболевание вызывают патогенные бактерии и вирусы, которые активно развиваются в скапливающейся в носовых проходах слизи.
Развитие патогенной флоры может привести к тяжелым инфекционным формам гайморита, для лечения которых может потребоваться оперативное вмешательство. Во время банных процедур человек может переохладиться, если посещение парной происходит в холодное время года. В результате болезнь начнет прогрессировать, на ее фоне могут возникать опасные осложнения.
Нельзя посещать парную в острой фазе заболевания и при наличии у больного температуры. Особенно опасно ходить в баню при гнойном гайморите, так как нагревание может вызвать абсцесс и общее заражение крови.
Каждый больной, которому поставлен такой диагноз, должен обязательно советоваться со своим лечащим врачом, прежде чем принимать решение о посещении бани. Нередко в рамках комплексной терапии врач назначает антибиотики против патогенных микроорганизмов. Во время курса антимикробной терапии нельзя посещать парную. Специалист подскажет, на каком этапе лечения можно начать использовать баню, исходя из общего состояния больного и этапа проводимого лечения. Обычно посещать парную можно на третий день после завершения курса антибиотиков.
Эффективно лечить гайморит можно только в рамках комплексной терапии, подобранной специалистом. Если не соблюдать режим лечения, посещая баню в период острой фазы заболевания или во время приема антибиотиков, можно свести к нулю все терапевтическое воздействие медикаментов и осложнить общее течение болезни, которая может принять хроническую форму.
Можно ли в баню после гайморита
Баня после гайморита может стать эффективным восстановительным курсом, который поможет устранить остаточные явления застойности в носовых пазухах и улучшить общее самочувствие, если правильно проводить банные процедуры.
Нередко врачи рекомендуют включать посещение парной наряду с физиопроцедурами после завершения медикаментозного лечения гайморита. При этом нужно соблюдать ряд правил во время посещения парной людям, прошедшим курс лечения воспаления гайморовых пазух:
- не посещать баню в холодное время года, так как велика опасность переохлаждения и повторного развития заболевания;
- не обливаться холодной водой;
- не париться при наличии противопоказаний для такой процедуры в форме хронических заболеваний.
Пациент после лечения гайморита с помощью медикаментов может посещать баню, если у него нет:
- сахарного диабета;
- гипертонии;
- сердечно-сосудистых заболеваний;
- эпилепсии;
- онкологии;
- заболеваний почек;
- проблем с сосудами.
После гайморита не стоит париться при слишком высоких температурах. Первое пребывание в парной не должно превышать 15 минут. После парилки нельзя сразу выходить на холод. Во время посещения парной нужно как можно больше пить, чтобы шлаки и токсины быстрее удалялись из организма вместе с потом.
При соблюдении всех рекомендаций посещение бани после такой болезни будет приносить терапевтический и профилактический эффект.
Лечит ли баня гайморит
Баня при хроническом гайморите в начале острой формы или после ее купирования сможет принести лечебный эффект только в том случае, если будет правильно вписана в общую схему лечения больного, которую может назначить только его лечащий врач. При самолечении велик риск тяжелых осложнений в виде сепсиса и патологических осложнений. Гайморовы пазухи располагаются в непосредственной близости к ряду областей головного мозга, расположенных в лицевой части черепа. При нагревании гнойных очагов слизи, скопившейся в носовых пазухах, велик риск того, что инфекция может перейти и на отделы головного мозга.
Если баня будет использоваться под наблюдением лора, назначающего лечение пациенту, то она принесет оздоровительный эффект в рамках комплексной терапии гайморита. Сама по себе банная процедура, как и одно какое-то медикаментозное средство, не может вылечить такую патологию органов дыхания, так как на ее возникновение влияет сразу несколько факторов.
Источник
Врачи объяснили, как отличить симптомы COVID-19 от синусита






Что такое синусит?
Пациентов, которым поставили диагноз синусит интересует, что это такое, как лечить болезнь. Заболевание представляет собой поражение патогенными микроорганизмами, бактериями слизистой оболочки пазух, в результате чего образуется обширный отек и воспаление. Поражение околоносовых пазух носа сопровождается их изолированием друг от друга и выработкой большого количества секрета.
Возбудители респираторных заболеваний
Давайте напомню Вам про респираторные заболевания.
ОРВИ расшифровывается как острая респираторная вирусная инфекция. Хотя не только вирусы вызывают поражение дыхательных путей.
В этих органах прекрасно себя чувствуют и размножаются многие бактерии. Это менингококк, стрептококк, стафилококк, микоплазма, хламидия.
Воспаление могут вызывать грибки рода кандида. Особенно на фоне местного или системного иммунодефицита.
Поэтому правильнее звучал бы диагноз острое респираторное заболевание.
Классификация и виды заболевания
Классификация заболевания основывается на причинах возникновения и характере воспаления. В зависимости от факторов, приведших к возникновению синусита, выделяют следующие виды:
- Травматический — механические повреждения слизистой носа и стенок пазух.
- Бактериальный — попадание в носовые пазухи инфекционных возбудителей.
- Бактериальный — развитие на слизистой пазух бактериальной инфекции.
- Грибковый — развитие грибковой инфекции на слизистой оболочке.
- Аллергический — воспалительный процесс развивается из-за постоянного контакта с аллергеном, в результате чего происходит чрезмерное раздражение слизистых и появления на них отеков.
- Смешанный вид — воспаление вызвано одновременным развитием грибкового и вирусного возбудителя либо сочетанием нескольких видов инфекции.
По особенностям протекания болезни различают:
- синуситы острые — длительностью до 2 месяцев;
- хронический синусит — больше 2 месяцев с постоянным чередованием ремиссий и рецидивов.
Виды болезни по месту локализации воспалительного очага:
- гайморит — воспаление верхнечелюстной придаточной пазухи;
- ринит — воспаляется носовая полость;
- сфеноидит — патологический процесс локализуется в лобных пазухах;
- этмоидит — заболевание вызвано бактериями, вирусами, поражающими решетчатую кость.
Классификация по типу воспалительного процесса:
- Отечно-катаральный — поражает только параназальные пазухи, сопровождается выделением слизи серого цвета.
- Гнойный — воспаление распространяется на глубокие мягкие ткани в придаточных пазухах.
- Смешанный тип — присутствуют одновременно 2 вида воспаления.
По характеру распространения:
- Односторонний — возникает с левой или правой стороны.
- Двусторонний — обе пазухи поражаются одновременно.
- Полисинусит — воспаляются придаточные кости.
- Моносинусит — слизистая оболочка поражена только в одном синусе.
- Гемисинусит — со стороны правой пазухи или левой (левосторонний гемисинусит или правосторонний).
Воспалительное заболевание имеет самую сложную форму — пансинусит, при которой в патологический процесс вовлекаются все пазухи.




Лечение
Лечение синусита сводится главным образом в устранение инфекции, уменьшение оттёка, освобождение пазух и их последующее осушение. Если заболевание вызвано вирусами (например, острый синусит), то врачи не рекомендуют употребление антибиотиков. Так как вирусы не реагируют на эти лекарства. Как правило, острые формы таких заболеваний проходят сами собой в течение десяти дней. Синусит лечат следующим образом:
- Назначение сосудосуживающих препаратов. Они помогают избавиться от такого симптома, как отёчность. Лечиться такими медикаментами можно не больше пяти дней;
- Если синусит имеет аллергическую природу, то врач назначает приём антигистаминных средств;
- При хронической форме этого заболевания или в тяжёлых формах острого синусита доктор прописывает курс антибиотиков. Длится он две недели;
- Если перечисленные методы не привели к положительному результату, то отоларинголог назначает операцию. Во время неё делается прокол, через который удаляется гнойная слизь, а сама пазуха промывается антибактериальным средством.
Вообще же лечение назначают в зависимости от вида синусита, а как вспомогательное средство можно использовать следующие методы народной медицины:
- Различные промывания носа специальными средствами или тёплой водой с содой и солью;
- Ингаляции;
- Обильное питьё.
Причины
Основная причина развития заболевания — оседание на оболочку придаточных пазух носа возбудителей инфекции, провоцирующих развитие отека и активную выработку внутреннего секрета. Частыми возбудителями синусита являются палочка Пфайфера, гемолитический стрептококк и пневмококк.
У каждого человека на слизистую оседает патогенная микрофлора, но не всегда это становится причиной развития воспалительного процесса. Воспаление развивается под воздействием провоцирующих факторов, к которым относятся:
- перенесенное простудное заболевание;
- тяжелое течение гриппа;
- наличие ринита аллергического типа;
- фиброз кистозного вида;
- бронхиальная астма;
- иммунодефицитные состояния;
- наличие в органах дыхательной системы онкологических новообразований;
- продолжительное курение;
- перенесенные травмы носовой полости и хирургические вмешательства.
Развитие отека слизистой оболочки часто наблюдается у беременных женщин, что связано с изменениями гормонального фона и сниженной сопротивляемостью иммунной системы.
Развитие гнойной инфекции с воспалением слизистой носовой перегородки может быть следствием врожденного или приобретенного ее искривления, стоматологических заболеваний, в особенности это касается верхнего зубного ряда, который находится на границе с гайморовыми пазухами.
Вирусы и пути распространения
Но вирусов, вызывающих поражение органов дыхания гораздо больше, чем других агентов. Их более 200. И постоянно открываются новые агенты, вызывающие болезнь респираторного тракта.
Одни возбудители уходят с первого плана, появляются другие.
Но вернемся к теме нашей беседы.
Заражение происходит через воздух. Путь передачи инфекционного начала воздушно-капельный или аэрогенный.
Симптомы синусита
Развитие воспалительного процесса на ранних стадиях имеет признаки простого ринита, с той разницей, что насморк затягивается на более длительный период. Постепенно начинают проявляться другие симптомы синусита:
- болезненные и неприятные ощущения в носовой полости, которые могут усиливаться при касании носа;
- частые и обильные выделения из носа, имеющие гнойные скопления и вязкую консистенцию;
- нарушенное назальное дыхание из-за постоянной заложенности органа (в данном случае сосудосуживающие капли дают только кратковременный эффект);
- болезненные ощущения в области под глазами и верхней челюсти;
- сухой кашель, который может усиливаться в положении лежа;
- боль в горле при глотании, спровоцированная стекающей по глотке слизью, которая оказывает раздражающее действие;
- снижение остроты обоняния.
Все формы острого синусита сопровождаются повышенной утомляемостью и сонливостью, человек становится апатичным и раздражительным. Часто при развитии патологического процесса в пазухах человек испытывает сильные и продолжительные головные боли.





Внутричерепные осложнения
К внутричерепным осложнениям относится распространение воспалительного процесса с одного синуса на другой. Источником инфекции чаще всего становится гайморова пазуха, с которой воспаление переходит на другие околоносовые синусы, вызывая этмоидит, сфеноидит, фронтит.
Последствиями гайморита могут стать:
- воспаление тройничного нерва;
- болезни зубов;
- контрактура жевательных мышц;
- воспаления других пазух.
Другие последствия болезни — это периостит, остеомиелит с образованием свища. Инфекция, распространившись из гайморовой пазухи на тройничный нерв, вызывает жгучую боль лица в области зубов, рта, уха. Боль резко обостряется при попытке разговаривать, улыбаться.
Контрактура жевательных мышц проявляется их скованностью, невозможностью полностью открыть рот, сложностью при приеме пищи и разговоре.
Этмоидит и фронтит способны послужить причиной абсцесса мозга. При фронтите, который служит частой причиной ухудшения зрения, появляются боли в лобной области. Последствием воспаления лобных пазух может стать хемоз конъюнктивы, смещение глазного яблока вперед, снижение остроты зрения.
Синуситы могут осложняться воспалением внутреннего и среднего уха. Заболевание чаще отмечается у детей. Это связано с тем, что до 3 лет евстахиева труба, соединяющая полости рта и барабанной перепонки, короткая, и инфекция легче проникает в полость уха.
Внутричерепные осложнения синусита клиновидной пазухи проявляются:
- флегмоной орбиты;
- абсцессом мозга;
- невритом зрительного нерва;
- периоститом;
- менингитом;
- тромбофлебитом сосудов мозга.
Симптомы, показывающие, что развивается абсцесс мозга, проявляются:
- головокружением;
- лихорадкой с ознобом;
- рвотой;
- головной болью;
- дрожанием конечностей;
- нарушением координации;
- светобоязнью;
- потерей сознания.
Диагностика
При выраженных признаках этих острые синуситы диагностировать не представляет никакой трудности. Определить наличие данного заболевания можно и самостоятельно, для этого нужно провести простой тест — легко постучать пальцами по тем местам на лице, где располагаются пазухи. Если прикосновение вызывает боль, то это с высокой долей вероятности указывает на синусит острого течения.
В медицине синусит у взрослых и детей диагностируется с помощью эндоскопического обследования, в ходе которого в пазухи вводится специальный прибор, представляющий собой гибкий шланг с миниатюрной камерой на конце. Врач выявляет наличие воспаления, определяет вид синусита по месту локализации патологического процесса и особенности его течения.
Еще один обязательный метод диагностики синусита — рентгенологическое обследование. Проводится рентген с целью определения наличия затемненных мест, указывающих на степень заложенности пазух и уровень выделяемого секрета.
Синусит по МКБ-10
В соответствии с Международной классификацией болезней 10-го пересмотра (МКБ-10) хронический и острый синусит имеют разные коды:
Острый синусит – код J01:
- J01.0 – Острый верхнечелюстной синусит Острый антрит
- Острые синуситы, вовлекающие более одного синуса, но не пансинуситы
Хронический синусит – код J32:
- J32.0 – Хронический верхнечелюстной синусит Антрит (хронический) Верхнечелюстной синусит БДУ
- Фронтальный синусит БДУ
- Этмоидальный синусит БДУ
- Сфеноидальный синусит БДУ
- Пансинусит БДУ
- Синусит (хронический), вовлекающий более одного синуса, но не пансинусит
- Синусит (хронический) БДУ
Для идентификации инфекции используют дополнительные коды – B95-B98.
Как лечить синусит?
При остром синусите лечение проводится только комплексное. Важно не только купировать признаки заболевания, облегчив состояние пациента, но и уничтожить патогенную микрофлору, чтобы остановить дальнейшее распространение инфекции. Терапия острого синусита взрослых и детей направлена на повышение местного иммунитета и предупреждение возможных осложнений.
Антибиотики при синусите у взрослых
Лечение синусита обязательно включает прием медикаментов антибактериального спектра действия. Часто назначаемые антибиотики:
Наряду с антибиотиками назначаются назальные капли сосудосуживающего действия, чтобы облегчить дыхание носом: Нафтизин, Називин, Отривин.
Антибактериальная терапия синусита легкой формы проводится преимущественно препаратами из группы цефалоспоринов и макролидов. Если синусит протекает в тяжелой форме с интенсивной симптоматикой и высокими рисками осложнений, назначаются антибиотики пенициллиновой группы 2 и 3 поколения.
Наиболее распространенным и хорошо зарекомендовавшим себя в лечении острого типа синусита является антибиотик Азитромицин. Антибактериальные препараты принимаются как в таблетированной форме, так и могут использоваться в виде спрея, например, Биопарокс.
Физиотерапия
Среди лечебных манипуляций в терапии синусита выделяют следующие физиотерапевтические методы:
- электрофорез;
- фонофорез с применением препаратов местного спектра действия (мази), оказывающих антисептическое воздействие;
- УВЧ пазух;
- лазерная терапия;
- терапия квантовыми лучами.
Перед тем как лечить острую форму синусита физиотерапевтическими методами, необходимо определить тип заболевания и специфику его течения, т.к. каждая процедура имеет свои противопоказания и ограничения.
Сами физиотерапевтические процедуры не лечат синусит. Они способствуют активизации в организме процессов, способных ускорить процесс выздоровления и быстро облегчить общее состояние пациента. Физиопроцедуры ускоряют метаболизм, нормализуют местные обменные процессы и повышают терапевтическое действие антибиотиков и других лекарственных средств, назначаемых в комплексной терапии.
Прокол пазухи
Прокол — процедура достаточная болезненная и неприятная. Проводится она в том случае, когда синусит протекает в тяжелой форме и другие методы терапии, например, промывание с помощью «кукушки», не дают должного результата. В ходе процедуры пробиваются с помощью медицинского шпателя мягкие хрящи носовых пазух, после чего в них вводится катетер, соединенный со шприцем. Через шприц и катетер в прокол хрящевых тканей подается под давлением дезинфицирующий раствор. Цель прокола — вывести слизь и гной.
Хирургическое лечение
К операции прибегают в редчайших случаях, когда консервативная терапия и проколы не дают положительного результата. Применяемый метод хирургического вмешательства — синусопластика баллонного типа. В ходе процедуры с помощью специального шприца в устье пазухи вводится баллон, который потом раздувается, открывая канал. Через него откачивается слизь и гной. Проводится процедура (по желанию пациента) с применением местной анестезии или без нее.
Еще один современный метод хирургического вмешательства — ЯМИК. В ходе операции заднюю стенку носоглотки перекрывают баллонном, после чего открывается передний носовой проход. Путем создания отрицательного давления жидкость в пазухах замещается воздухом, что способствует активному вытеканию гноя и слизи. После очищения от гнойных масс пазухи орошаются дезинфицирующим или антибактериальным раствором.
Промывание носа
Процедура промывания пазух считается одной из самых эффективных на ранней стадии развития заболевания. Она безопасная и безболезненная. Промывание проводится несколько раз в день с помощью специальных растворов. Можно использовать покупные средства, например, Аквамарис или физраствор. Также можно приготовить раствор самостоятельно, растворив 1 ч.л. соли в 1 л кипяченой воды.
Раствор заливается в каждую пазуху, а через несколько минут нос прочищается от слизи.
Лечение народными средствами
Лечение в домашних условиях синусита является вспомогательным, направленным на увеличение терапевтического действия медикаментозной терапии и быстрейшего купирования признаков заболевания.
Сок лука
Рекомендуется проводить лечение острого синусита в домашних условиях с помощью лукового сока. Пошаговая инструкция:
- Выдавить сок из одной половины средней по размеру луковицы.
- Смочить в нем кусок ваты или ватного диска.
- Вату вставить в одну из ноздрей, через которую необходимо дышать в течение 5 минут.
Сок для приготовления нужно использовать всегда свежий и не подвергать его длительному хранению. У взрослых в домашних условиях процедура проводится 2 раза в сутки.
Ингаляции
Для ингаляций используются растворы антибактериальных средств, отвары на основе лекарственных трав и растений. В горячую воду, над паром которой рекомендуется дышать, можно добавлять эфирные масла.
Отвары рекомендуется готовить на основе шалфея, ромашки и зверобоя, чабреца и эвкалипта. Эти травы оказывают муколитическое действие, быстро и эффективно устраняют воспаление, обладают бактерицидным действием.
Антигистаминные средства
В терапии заболевания применяются не только антибактериальные средства, но и антигистаминные препараты. Эти лекарства назначаются в том случае, если сильная отечность вызвана аллергическими реакциями. Рекомендованные средства:
Эти медикаменты помогают быстро устранить отек и воспаление, повысить защитные силы местного иммунитета и высвободить назальное дыхание.
Противопоказания
Посещение бассейна противопоказано больным с острой формой гнойного гайморита.
При охлаждении во время плавания может начаться усиление воспалительного процесса, из-за чего количество слизи и гноя увеличится. Это приведет распространению инфекции на близлежащие ткани:
- глазницы;
- черепные полости;
- костную ткань;
- головной мозг.

К тому же, перед посещением бассейна требуется медицинское заключение о том, что у человека нет инфекционных заболеваний. Больные с острой формой инфекционного гайморита просто не допустят к занятиям плаванием в общественном бассейне.
Также нельзя заниматься плаванием, если у человека наблюдается:
- высокая температура;
- плохое самочувствие и слабость;
- интоксикация;
- склонность к кровотечениям.
В период восстановления после гайморита бассейн нельзя посещать тем людям, которые перенесли хирургическую операцию или прокол гайморовой пазухи.
Профилактика
Синусит острого типа быстро принимает хроническое течение, вызывая крайне негативные последствия. В запущенной форме трудно поддается лечению. Это заболевание легче предупредить, как и его возможные осложнения и последствия. Для этого достаточно уделять внимание своему здоровью и позаботиться о профилактических мерах, к числу которых относятся:
- Регулярное пребывание на свежем воздухе.
- Постоянное проветривание жилых помещений и проведение влажной уборки.
- Своевременное лечение вирусных и инфекционных заболеваний, предупреждение их перехода в хроническую форму.
- Устранение врожденных анатомических аномалий, например, искривленной носовой перегородки.
- Лечение стоматологических заболеваний.
- Оберегание носа и слизистых полости от травм и механических повреждений.
- Отказ от таких вредных привычек, как курение и регулярное употребление алкогольных напитков.
Людям, работающим на вредных производствах и имеющим постоянный контакт с химическими веществами, нужно не забывать про технику безопасности, защищая во время работы органы дыхания специальными средствами. Осторожно нужно купаться в бассейнах и открытых водоемах, предупреждая попадание в нос большого количества воды. Если человек склонен к аллергическим реакциям, нужно по возможности избегать контакта с раздражителем и вовремя принимать антигистаминные средства, чтобы не допускать снижения защитных сил иммунной системы.
Хроническая форма заболевания

Людям с диагнозом хронический гайморит, полезно посещать бассейн в периоды снятия обострений. Это позволит увеличить периоды ремиссии и повысить защитные функции иммунитета.
Хроническая форма болезни проявляется постоянной заложенностью носа, которую трудно устранить даже лучшими сосудосуживающими препаратами. При регулярном посещении бассейна улучшает естественная функция дыхания, активизируется восстановление эпителия, происходит его увлажнение и восстановление, человек начинает свободно дышать после регулярных занятий в бассейне, продолжительность которых не должна превышать 60 минут.
Когда могут возникнуть осложнения гриппа
Период развития заболевания длится от 2 до 3 дней. Лечение гриппа без осложнений длится около 7 дней, но слабость можно ощущать даже через несколько недель.
Если, несмотря на лечение, симптомы гриппа не проходят, усиливаются или возникают дополнительные расстройства, проконсультируйтесь с врачом. Возможно, уже дошло до осложнений, которые, чаще всего, дают о себе знать на 1-2 неделе заболевания.
Осложнениям гриппа наиболее подвержены дети, пожилые люди, хронически больные, лица с ослабленной резистентностью.
Бронхит как осложнение после гриппа
- приступы мучительного кашля, сначала сухой, потом мокрый, связанный с выделением мокроты (прозрачной при вирусном воспалении, желтой или зеленоватой при бактериальном);
- лихорадка.
Лечение: При вирусной инфекции достаточно просто лежать в постели, много пить и понижать температуру, если она превышает 38ºC. Стоит увлажнять спальню – сухой воздух усугубляет течение болезни и может привести к пневмонии. Пока кашель сухой, помогает сироп, тормозящий кашлевый рефлекс, потом его нужно поменять на отхаркивающее. Когда присоединяются бактерии (повышение температуры, кашель с гнойной мокротой, одышка), нужно принимать антибиотик.
Как предотвратить осложнения гриппа
Грипп – это не простуда! Он относится к тем заболеваниям, которые нельзя вылечить самостоятельно, нужно как можно скорее вызвать врача. Лучше не выходить из дома, потому что простуда при гриппе увеличивает риск осложнений. Так что, если врач дает освобождение от работы и заставляет лежать в постели, то нужно так и сделать.
Организму требуется отдых и время, чтобы победить болезнь. Залезайте в кровать и накройтесь одеялом – повышение температуры тела блокирует способность вирусов к размножению.
Помогут также домашние способы: фруктовые чаи, молоко с маслом и мёдом, горячий куриный суп – они разогревают тело и мобилизуют иммунную систему к действию, предотвращают обезвоживание организма и устраняют дискомфорт.
Каждому, кто находится в группе высокого риска заражения гриппом, следует сделать прививку! Вакцины, в значительной степени, снижают риск заражения гриппом, а в случае заболевания облегчают течение болезни и защищают от осложнений.
Источник