- Бассейн левой коронарной артерии
- Правая венечная артерия, a. coronaria dextra
- Левая венечная артерия, a. coronaria sinistra
- Внутриорганные артерии сердца
- Бассейн левой коронарной артерии
- Артерии и вены сердца (ангиография, КТ).
- Анатомия коронарных артерий используемая при ангиографии.
- Вены сердца
- Бассейн левой коронарной артерии
- Артерии сердца
- Вены сердца
- Лучевая визуализация артерий и вен сердца
- Анатомические варианты нормы и клинические особенности
Бассейн левой коронарной артерии
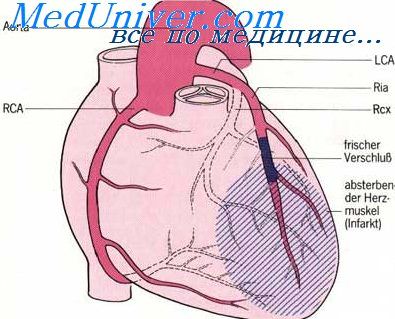
Артерии сердца — аа. coronariae dextra et sinistra, венечные артерии, правая и левая, начинаются от bulbus aortae ниже верхних краев полулунных клапанов. Поэтому во время систолы вход в венечные артерии прикрывается клапанами, а сами артерии сжимаются сокращенной мышцей сердца. Вследствие этого во время систолы кровоснабжение сердца уменьшается: кровь в венечные артерии поступает во время диастолы, когда входные отверстия этих артерий, находящиеся в устье аорты, не закрываются полулунными клапанами.
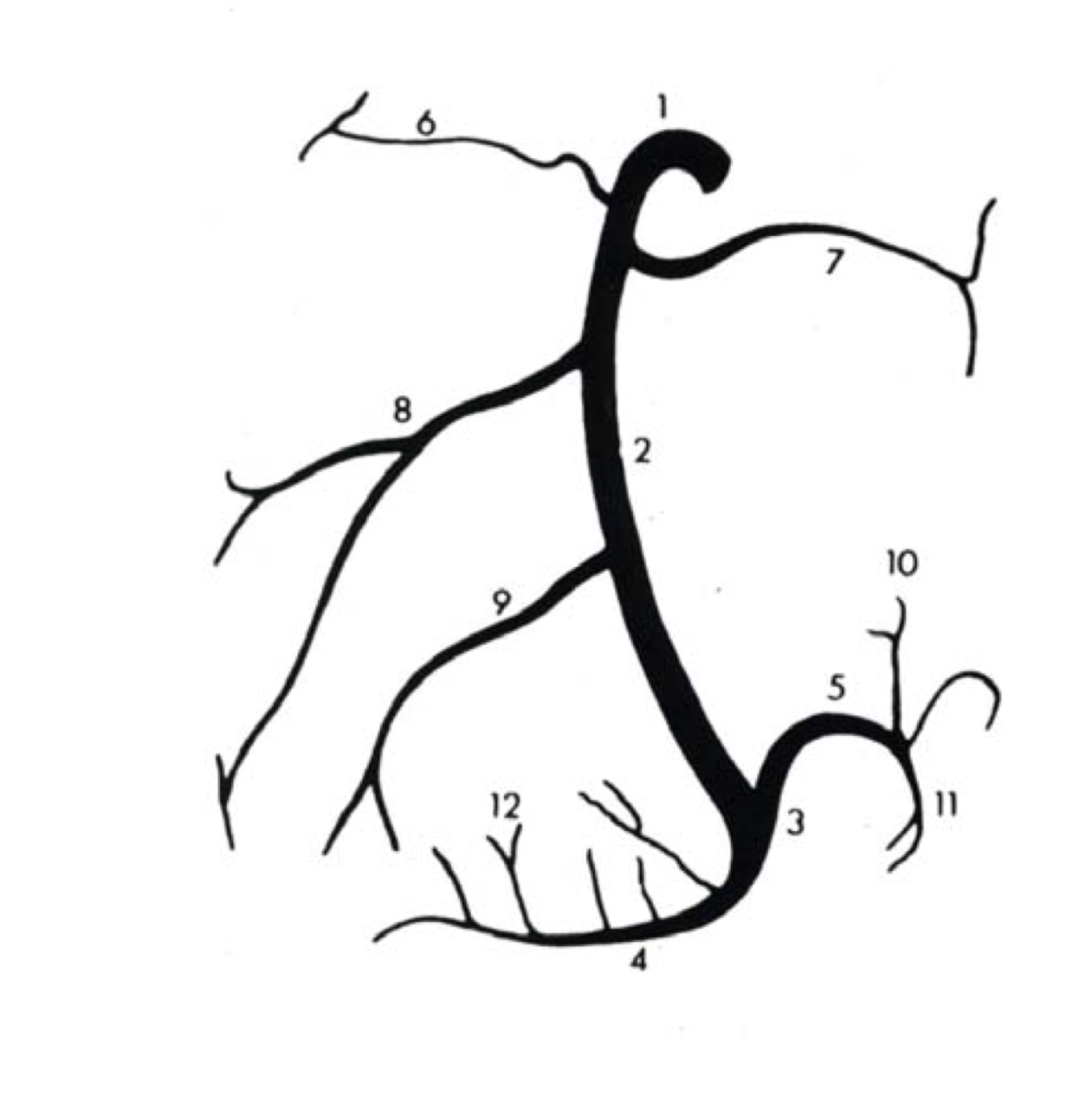
Правая венечная артерия, a. coronaria dextra
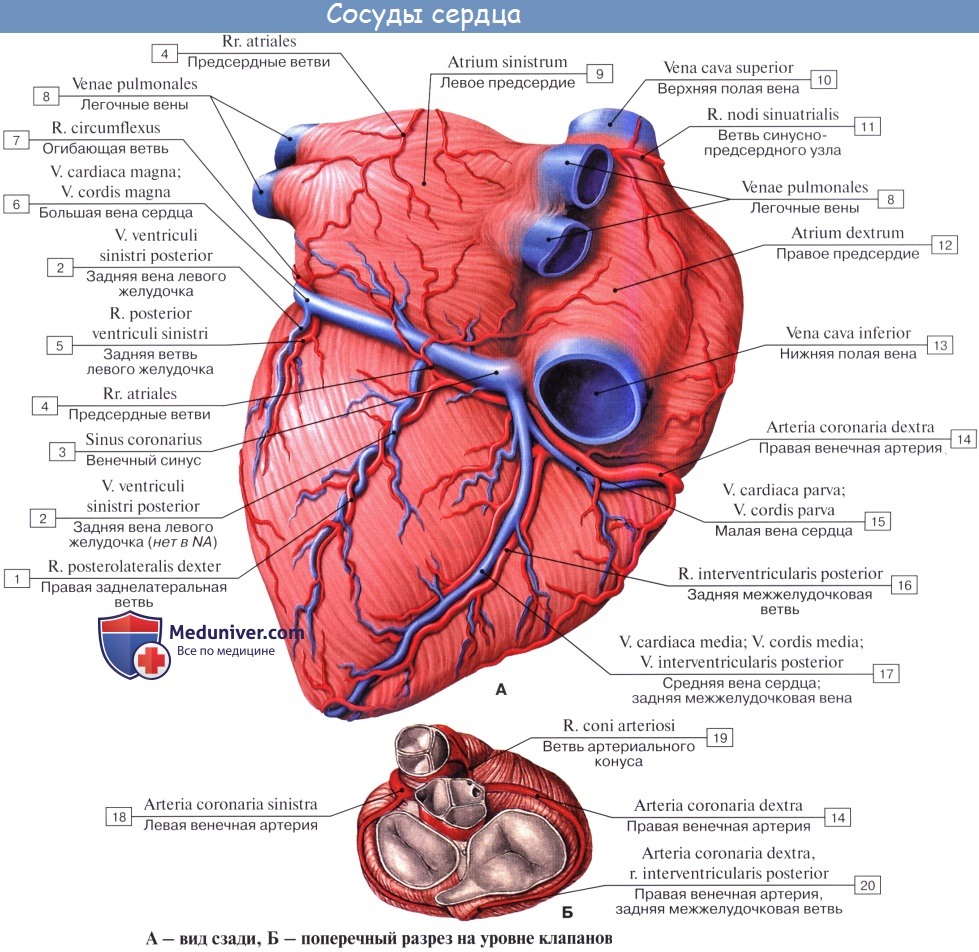
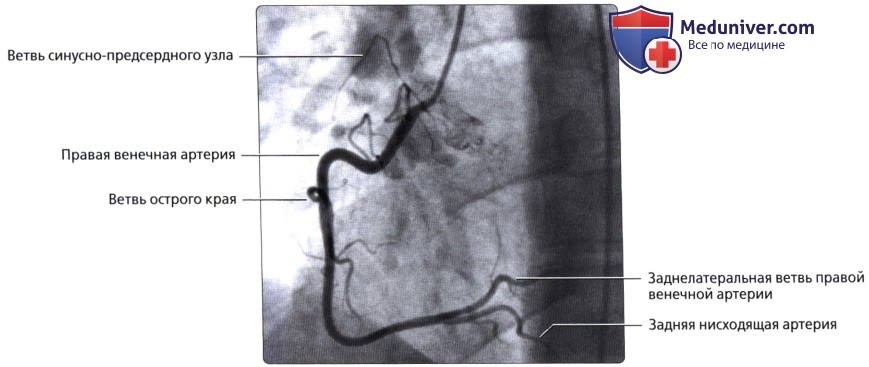
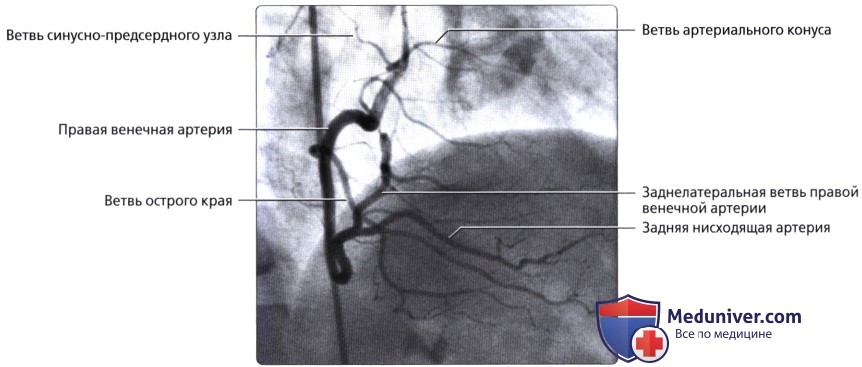
Правая венечная артерия, a. coronaria dextra, выходит из аорты соответственно правой полулунной заслонке и ложится между аортой и ушком правого предсердия, кнаружи от которого она огибает правый край сердца по венечной борозде и переходит на его заднюю поверхность. Здесь она продолжается в межжелудочковую ветвь, r. interventricularis posterior. Последняя спускается по задней межжелудочковой борозде до верхушки сердца, где анастомозирует с ветвью левой венечной артерии.
Ветви правой венечной артерии васкуляризируют: правое предсердие, часть передней стенки и всю заднюю стенку правого желудочка, небольшой участок задней стенки левого желудочка, межпредсердную перегородку, заднюю треть межжелудочковой перегородки, сосочковые мышцы правого желудочка и заднюю сосочковую мышцу левого желудочка. ,
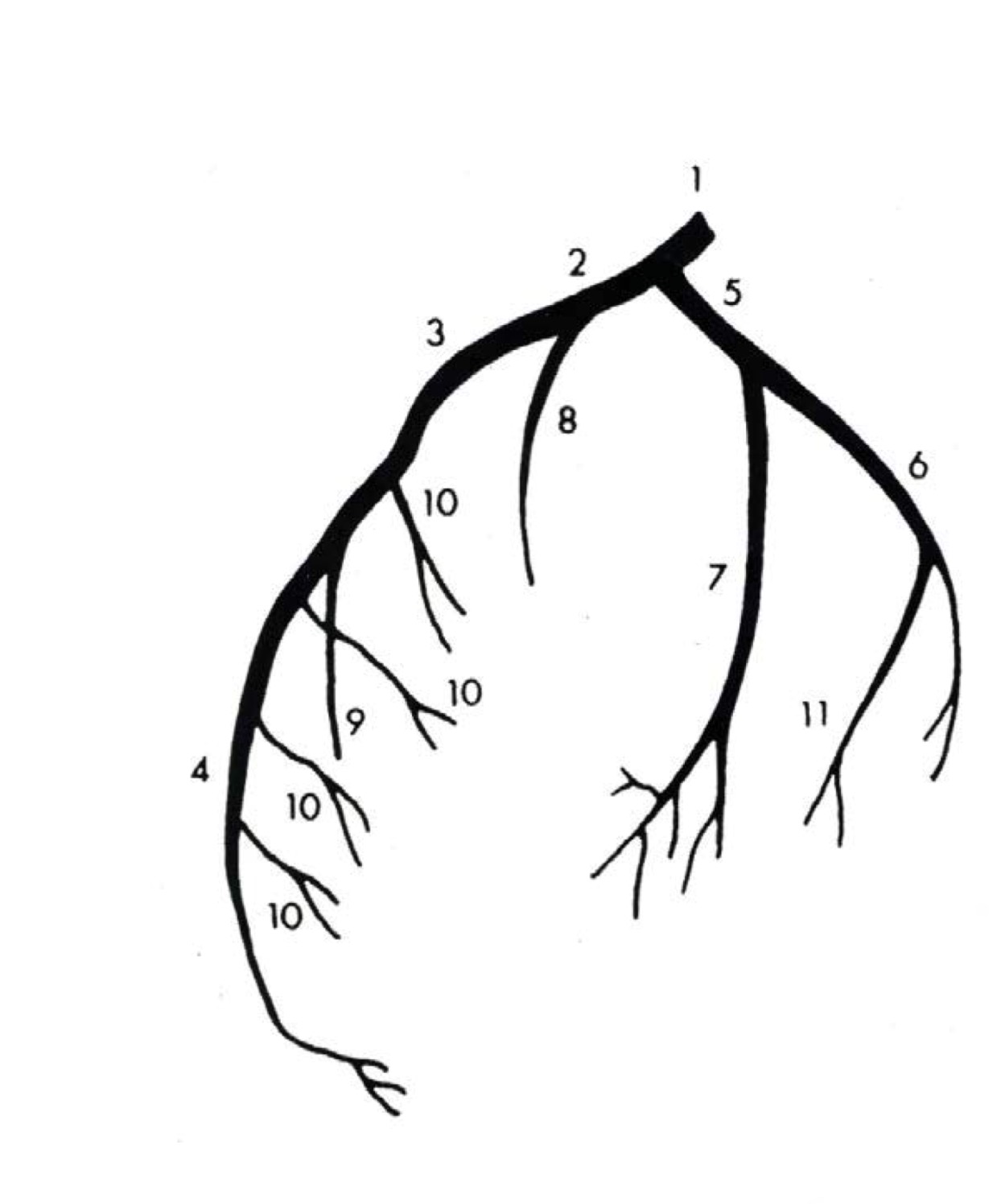
Левая венечная артерия, a. coronaria sinistra
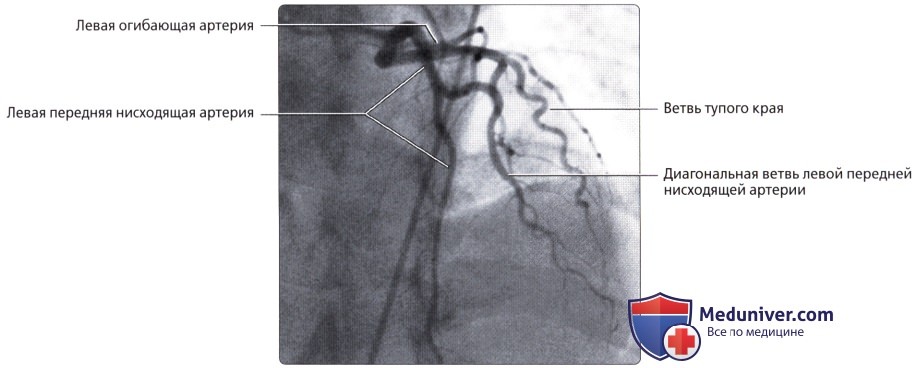
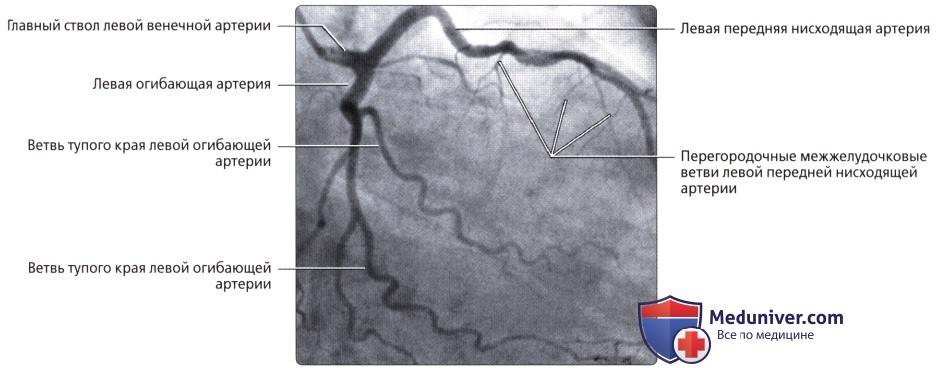
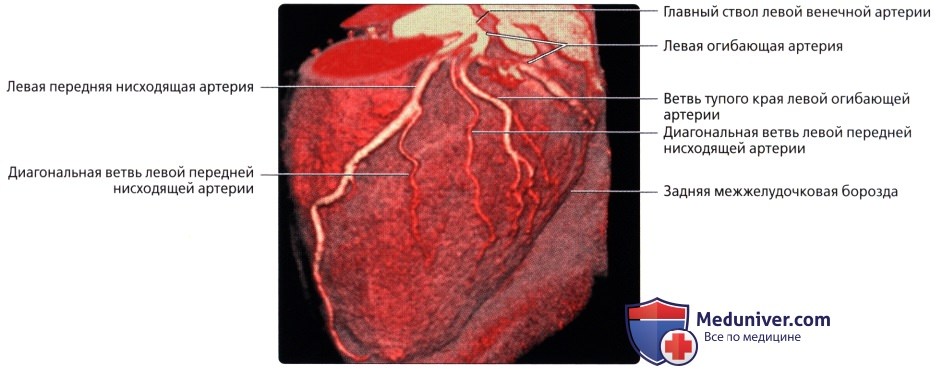
Левая венечная артерия, a. coronaria sinistra, выйдя из аорты у левой полулунной заслонки ее, также ложится в венечную борозду кпереди от левого предсердия. Между легочным стволом и левым ушком она дает две ветви: более тонкую переднюю, межжелудочковую, ramus interventricularis anterior, и более крупную левую, огибающую, ramus circumflexus.
Первая спускается по передней межжелудочковой борозде до верхушки сердца, где она анастомозирует с ветвью правой венечной артерии. Вторая, продолжая основной ствол левой венечной артерии, огибает по венечной борозде сердце с левой стороны и также соединяется с правой венечной артерией. В результате по всей венечной борозде образуется артериальное кольцо, расположенное в горизонтальной плоскости, от которого перпендикулярно отходят ветви к сердцу.
Кольцо является функциональным приспособлением для коллатерального кровообращения сердца. Ветви левой венечной артерии васкуляризируют левое, предсердие, всю переднюю стенку и большую часть задней стенки левого желудочка, часть передней стенки правого желудочка, передние 2/3 межжелудочковой перегородки и переднюю сосочко-вую мышцу левого желудочка.
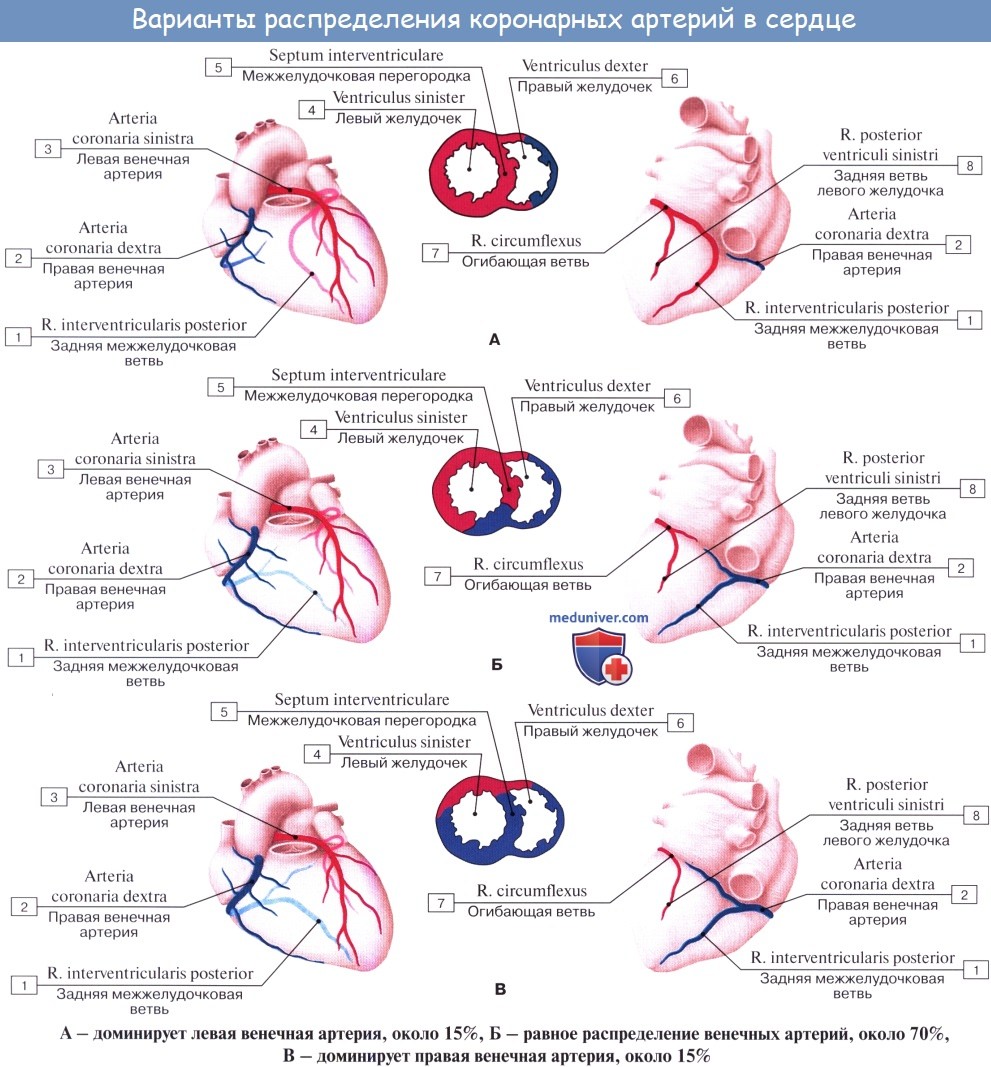
Наблюдаются различные варианты развития венечных артерий, вследствие чего имеются различные соотношения бассейнов кровоснабжения. С этой точки зрения различают три формы кровоснабжения сердца: равномерную с одинаковым развитием обеих венечных артерий, левовенечную и правовенеч-ную. Кроме венечных артерий, к сердцу подходят «дополнительные» артерии от бронхиальных артерий, от нижней поверхности дуги аорты вблизи артериальной связки, что важно учитывать, чтобы не повредить их при операциях на легких и пищеводе и этим не ухудшить кровоснабжение сердца.
Внутриорганные артерии сердца
Внутриорганные артерии сердца: от стволов венечных артерий и их крупных ветвей соответственно 4 камерам сердца отходят ветви предсердий (rr. atriales) и их ушек (rr. auriculares), ветви желудочков (rr. ventriculares), перегородочные ветви (rr. septales anteriores et posteriores). Проникнув в толщу миокарда, они разветвляются соответственно числу, расположению и устройству слоев его: сначала в наружном слое, затем в среднем (в желудочках) и, наконец, во внутреннем, после чего проникают в сосочковые мышцы (аа. papillares) и даже в предсердно-желудоч-ковые клапаны. Внутримышечные артерии в каждом слое следуют ‘ходу мышечных пучков и анастомозируют во всех слоях и отделах сердца.
Некоторые из этих артерий имеют в своей стенке сильно развитый слой непроизвольных мышц, при сокращении которых происходит полное замыкание просвета сосуда, отчего эти артерии называют «замыкающими». Временный спазм «замыкающих» артерий может повлечь за собой прекращение тока крови к данному участку сердечной мышцы и вызвать инфаркт миокарда.
Источник
Бассейн левой коронарной артерии
Анатомия коронарного кровообращения весьма вариабельна. Особенности коронарного кровообращения каждого человека неповторимы, как отпечатки пальцев, поэтому и каждый инфаркт миокарда «индивидуален». Глубина и распространённость инфаркта зависят от переплетения многих факторов, в частности от врождённых анатомических особенностей коронарного русла, степени развития коллатералей, выраженности атеросклеротического поражения, наличия «продромов» в виде стенокардии, впервые возникшей в течение предшествующих инфаркту суток (ишемическая «тренировка» миокарда), спонтанной либо ятрогенной реперфузии и др.
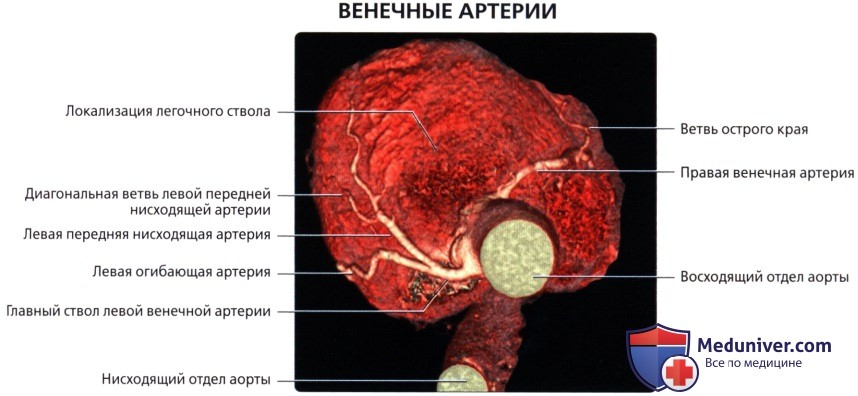
Как известно, сердце получает кровь из двух венечных (коронарных) артерий: правой венечной артерии [a. coronaria dextra — по-латыни или right coronary artery (RCA) — по-английски] и левой венечной артерии [соответственно a. coronaria sinistra и left coronary artery (LCA)]. Это первые ветви аорты, которые отходят от правого и левого её синусов.
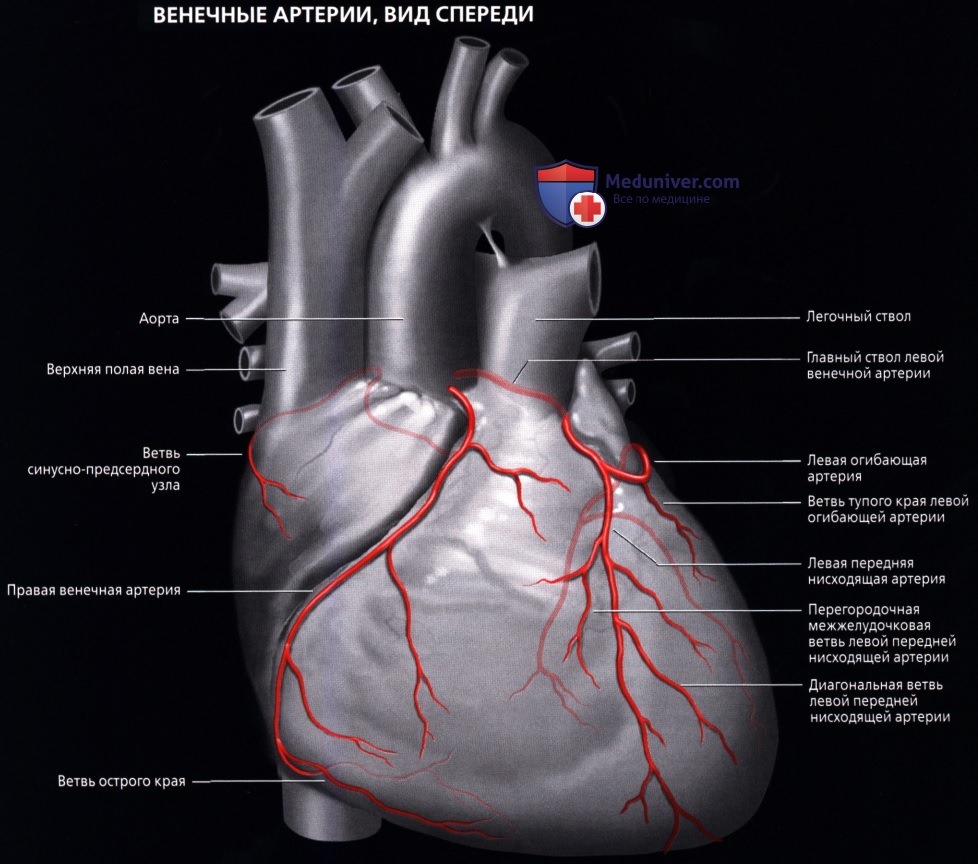
Ствол ЛКА [по-английски — left main coronary artery (LMCA)] отходит от верхней части левого синуса аорты и идёт позади лёгочного ствола. Диаметр ствола ЛКА составляет от 3 до 6 мм, протяженность — до 10 мм. Обычно ствол ЛКА делится на две ветви: переднюю межжелудочковую ветвь (ПМВ) и огибающую (рис. 4.11). В 1/3 случаев ствол ЛКА делится не на два, а на три сосуда: переднюю межжелудочковую, огибающую и срединную (промежуточную) ветви. В этом случае срединная ветвь (ramus medianus) располагается между передней межжелудочковой и огибающей ветвями ЛКА.
Этот сосуд — аналог первой диагональной ветви (см. ниже) и обычно снабжает переднебоковые отделы левого желудочка.
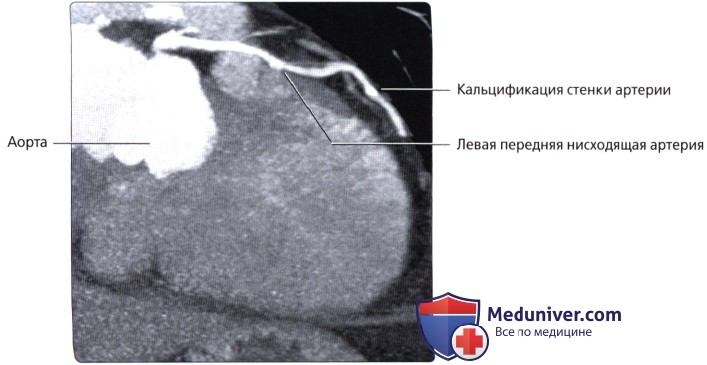
Передняя межжелудочковая (нисходящая) ветвь ЛКА следует по передней межжелудочковой борозде (sulcus interventricularis anterior) в направлении верхушки сердца. В англоязычной литературе этот сосуд называют левой передней нисходящей артерией: left anterior descending artery (LAD). Мы будем придерживаться более точного анатомически (F. H. Netter, 1987) и принятого в отечественной литературе термина «передняя межжелудочковая ветвь» (О. В. Федотов и др., 1985; С. С. Михайлов, 1987). В то же время при описании коронарограмм лучше использовать термин «передняя межжелудочковая артерия», чтобы упростить название её ветвей.
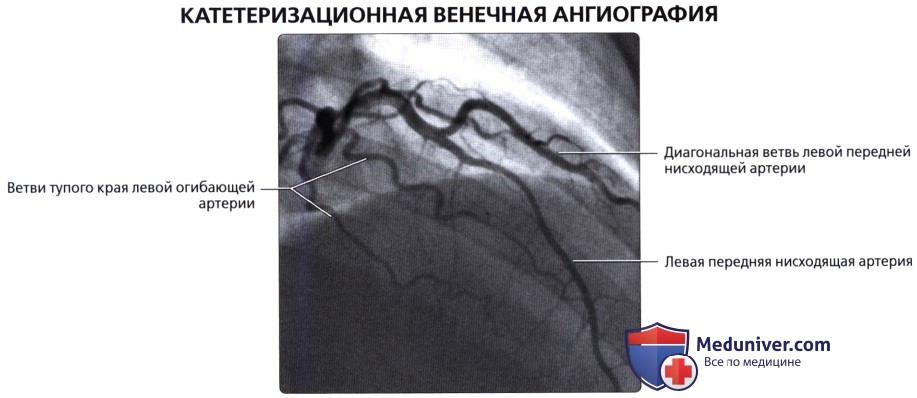
Главные ветви последней — перегородочные (проникающие, септальные) и диагональные. Перегородочные ветви отходят от ПМВ под прямым углом и углубляются в толщу межжелудочковой перегородки, где анастомозируют с аналогичными ветвями, отходящими снизу от задней межжелудочковой ветви правой коронарной артерии (ПКА). Эти ветви могут отличаться по количеству, длине, направлению. Иногда встречается крупная первая перегородочная ветвь (идущая либо вертикально, либо горизонтально — как бы параллельно ПМВ), от которой отходят веточки к перегородке. Отметим, что из всех областей сердца межжелудочковая перегородка сердца обладает самой густой сосудистой сетью. Диагональные ветви ПМВ проходят по переднебоковой поверхности сердца, которую и кровоснабжают. Таких ветвей бывает от одной до трёх.
В 3/4 случаев ПМВ не заканчивается в области верхушки, а, огибая последнюю справа, заворачивается на диафрагмальную поверхность задней стенки левого желудочка, кровоснабжая соответственно как верхушку, так и частично заднедиафрагмальные отделы левого желудочка. Именно этим объясняется появление на ЭКГ зубца Q в отведении aVF у больного с обширным передним инфарктом. В остальных же случаях, оканчиваясь на уровне или не доходя до верхушки сердца, ПМВ не играет существенной роли в её кровоснабжении. Тогда верхушка получает кровь от задней межжелудочковой ветви ПКА.
Проксимальным участком передней межжелудочковой ветви (ПМВ) ЛКА называют отрезок от устья этой ветви до отхождения первой перегородочной (проникающей, септальной) ветви или же до отхождения первой диагональной ветви (менее строгий критерий). Соответственно средний участок — это отрезок ПМВ от конца проксимального участка до отхождения второй либо третьей диагональной ветви. Далее располагается дистальный участок ПМВ. Когда есть только одна диагональная ветвь, границы среднего и дистального участков определяются приблизительно.
Источник
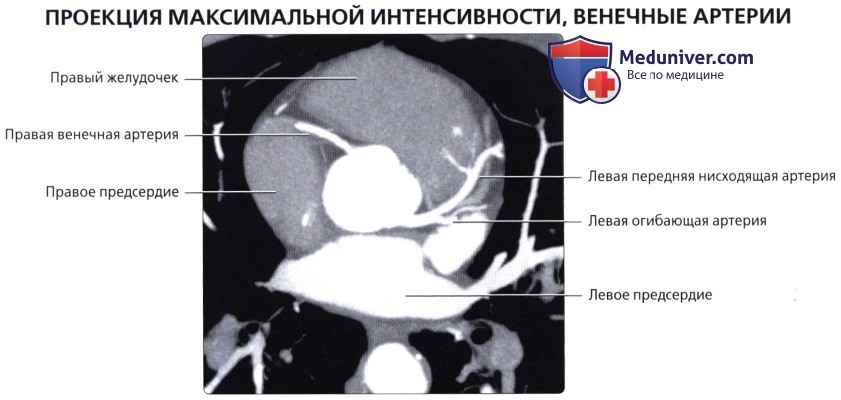
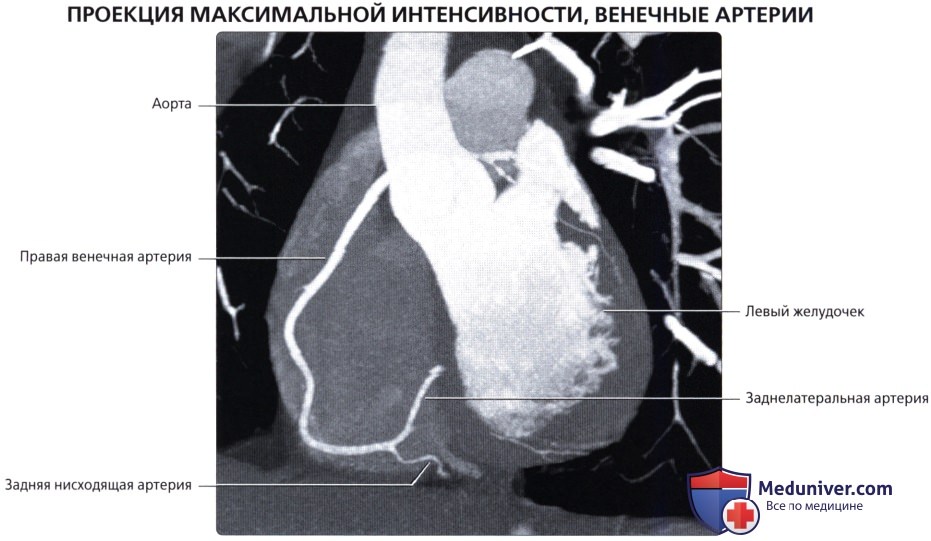
Артерии и вены сердца (ангиография, КТ).
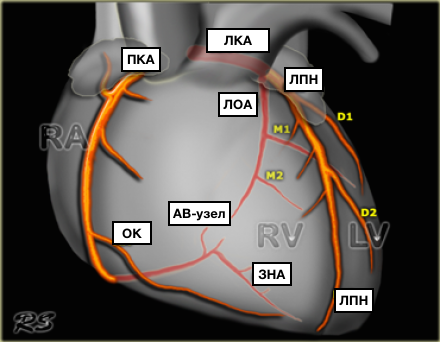
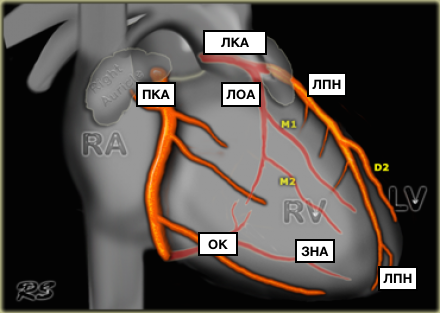
Представлены коронарные артерии в латеральной проекции.
- Левая главная или левая коронарная артерия (ЛКА)
- Левая передняя нисходящая артерия (ЛПН)
- диагональные ветви (D1, D2)
- септальные ветви
- Огибающая артерия (ЛОА)
- краевые ветви (M1,M2)
- Левая передняя нисходящая артерия (ЛПН)
- Правая коронарная артерия (ПКА)
- Ветвь острого края (ОК)
- Ветвь АВ-узла
- Задняя нисходящая артерия (ЗНА).
Анатомия коронарных артерий используемая при ангиографии.
- Левостороннее (10%) — Для этого типа кровообращения характерен малый диаметр и непротяженный ход правой коронарной артерии, увеличение диаметра ОА и ПНА, отхождение ЛЖВ от ЛКА
- Правостороннее (70%) — Для этого типа кровообращения характерен малый диаметр и непротяженный ход левой коронарной артерии, увеличение диаметра БОКС и ЗНА, отхождение ЛЖВ от ПКА
- Смешанное (20%) — Диаметр коронарных артерий составляет: ЛКА 4.5±0.5 мм [4], ПНА 3.8±0.3 мм вначале, 1.7±0.4 мм — терминальные ветви, ЗНА 2.0-2.5 мм.
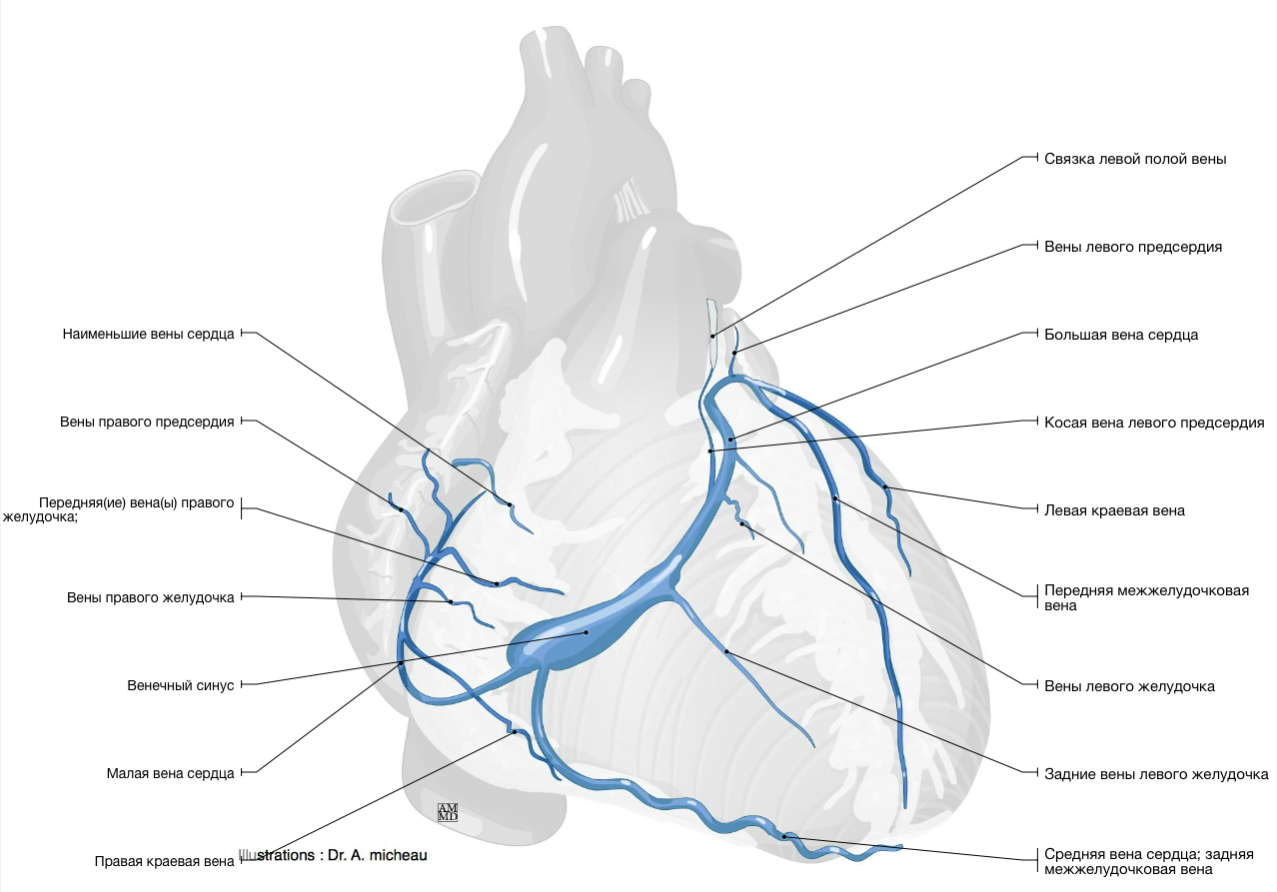
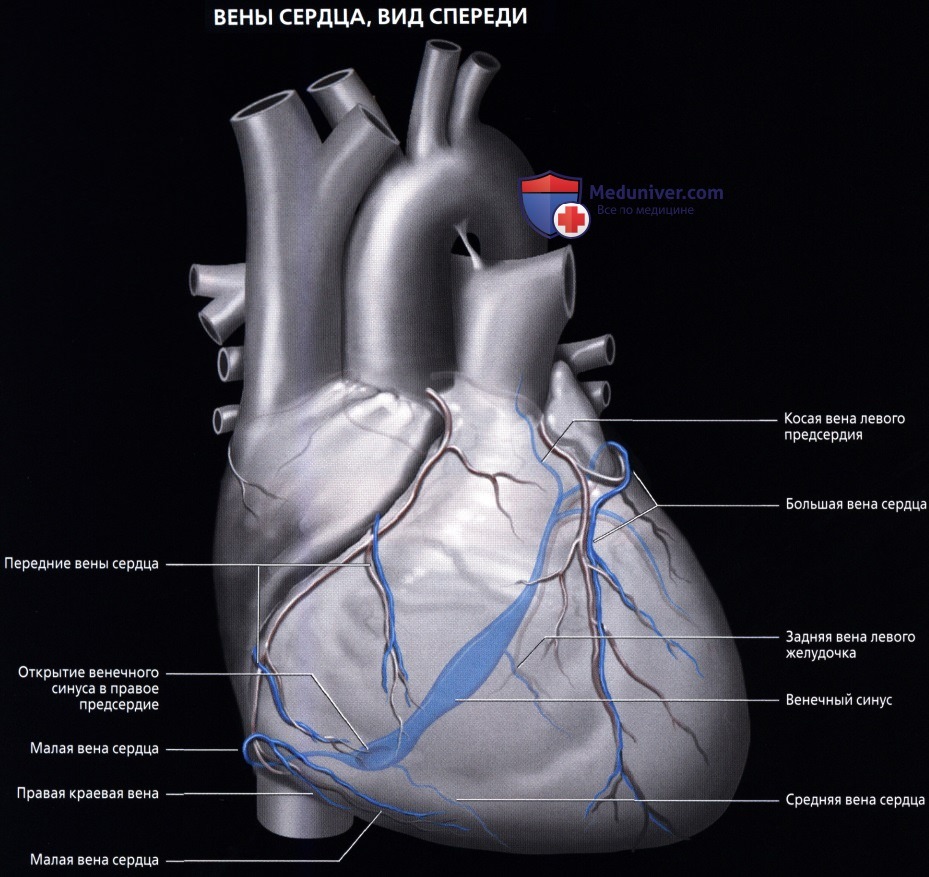
Вены сердца
Вены сердца открываются не в полые вены, а непосредственно в полость сердца. Они начинаются в виде сетей, располагающихся в различных слоях его стенки. Венозное русло значительно преобладает над артериальным.
Венозный отток идет по трем путям: в венечный синус, sinus coronarius; в передние вены сердца; в малые вены Тебезия [Thebesian], впадающие непосредственно в правый отдел сердца.
Венечный синус, sinus coronarius лежит сзади, в венечной борозде, и открывается в правое предсердие несколько ниже ствола нижней полой вены.
В венечный синус приносят кровь большая вена сердца, v. cordis magna, которая собирает кровь от передней поверхности обоих желудочков. Сначала она располагается в передней межжелудоч-ковой борозде, рядом с ramus interventricularis anterior левой венечной артерии, затем уходит под левое ушко и переходит на заднюю поверхность, где впадает (продолжается) в венечный синус.
Средняя вена сердца, v. cordis media, из задней межжелудочковой борозды переходит в венечную борозду и впадает в венечный синус справа. Кроме этих крупных вен, в венечный синус впадают малая вена сердца, v. cordis parva, задняя вена левого желудочка, v. posterior ventriculi sinistri, и косая вена левого предсердия, v. obliqua atrii sinistra [Marshall].
Передние вены сердца, vv. cordis anteriores, несут кровь от верхнего отдела передней стенки правого желудочка и впадают в правое предсердие.
Малые вены, vv. cordis minimae, собирают кровь в глубине стенок сердца и через множество отверстий впадают непосредственно в правое предсердие.
Источник
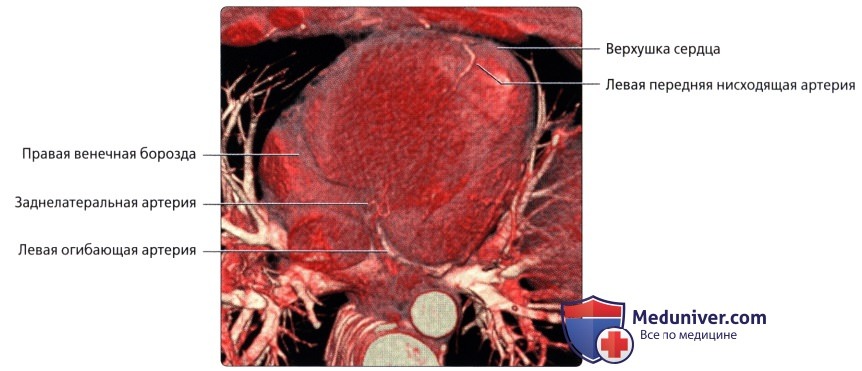
Бассейн левой коронарной артерии
а) Сокращения:
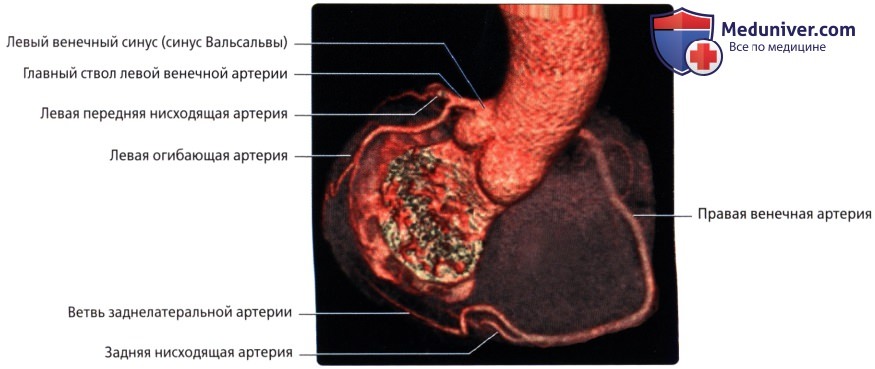
• Левая передняя нисходящая артерия (ЛПНА)
• Левая огибающая артерия (ЛОА)
• Задняя нисходящая артерия (ЗНА)
• Правая венечная артерия (ПКА)
• Заднелатеральная артерия (ЗЛА)
• Большая вена сердца (ВВС)
• Верхняя полая вена (ВПВ)
б) Определение:
• Венечная борозда: предсердно-желудочковая борозда
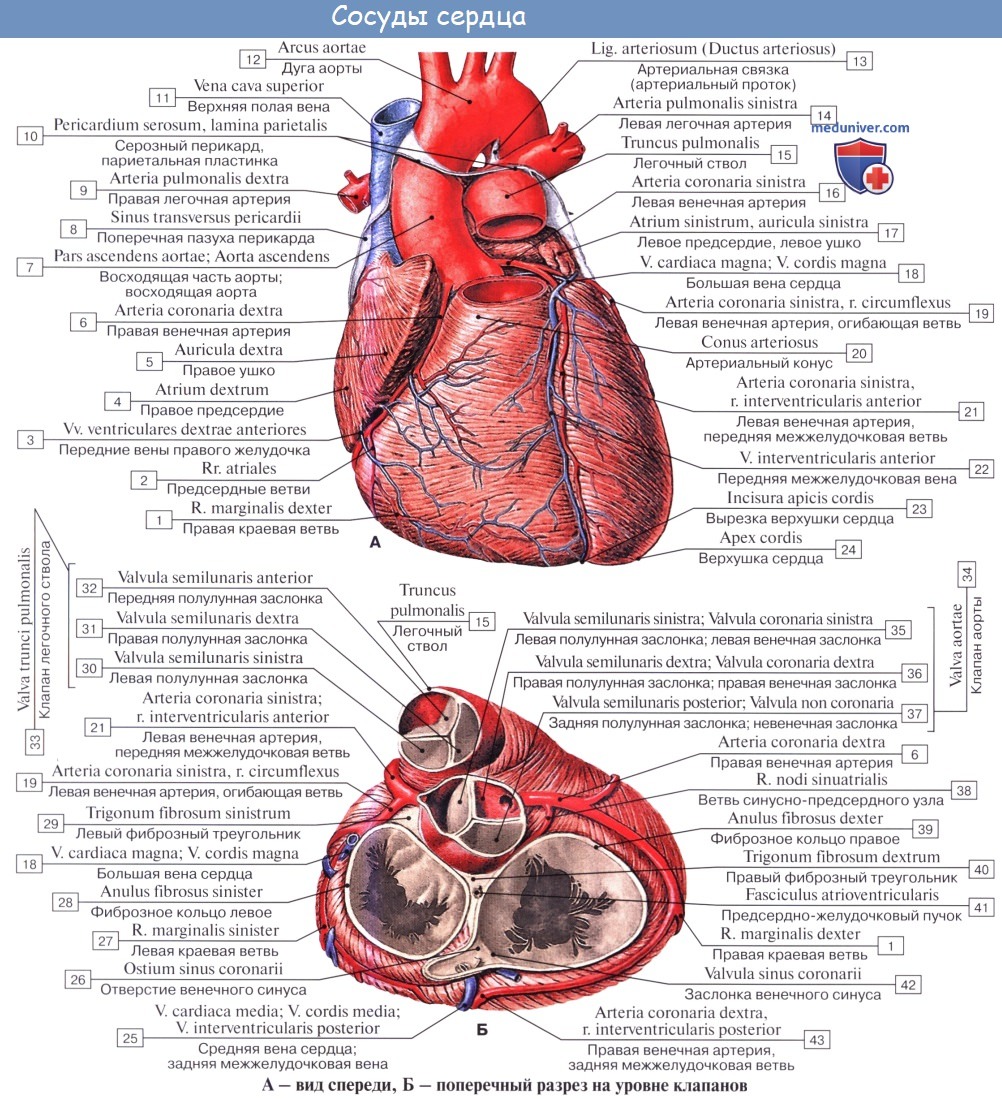
Артерии сердца
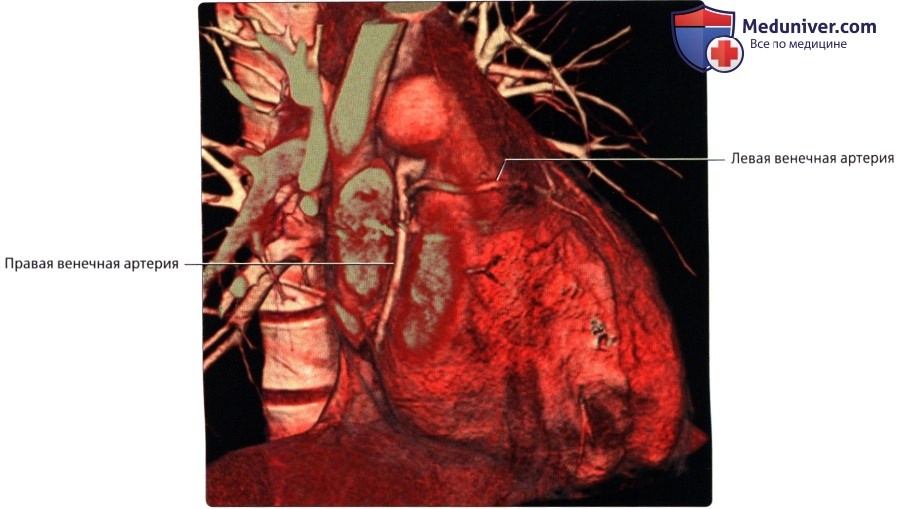
а) Венечные артерии:
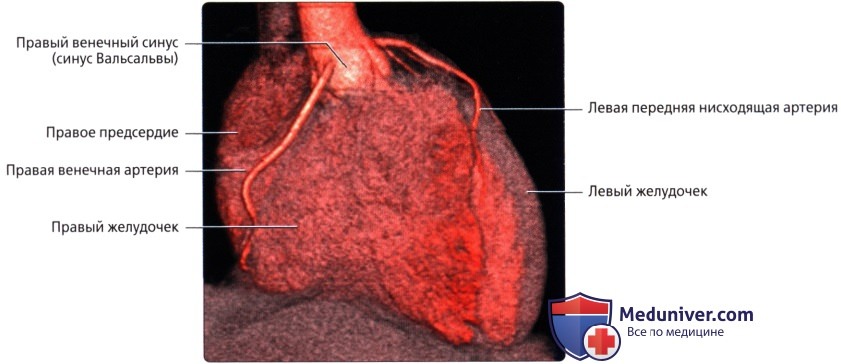
• Правая и левая венечные артерии:
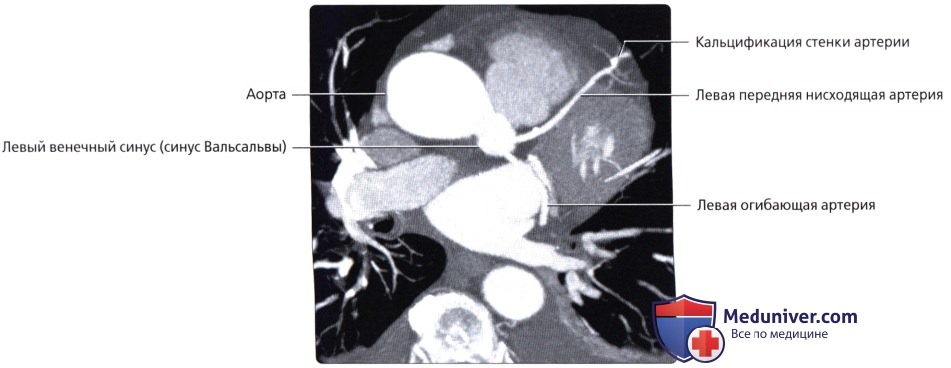
о Каждая отходит от соответствующего синуса аорты (синуса Вальсальвы)
• Ветви венечных артерий обычно считаются терминальными артериями:
о Сегменты миокарда кровоснабжаются преимущественно сегментарными ветвями венечных артерий о Возможно развитие коллатерального кровообращения
• Типы кровоснабжения сердца:
о Определяется артерией(-ями), отдающей ЗНА и ЗЛА:
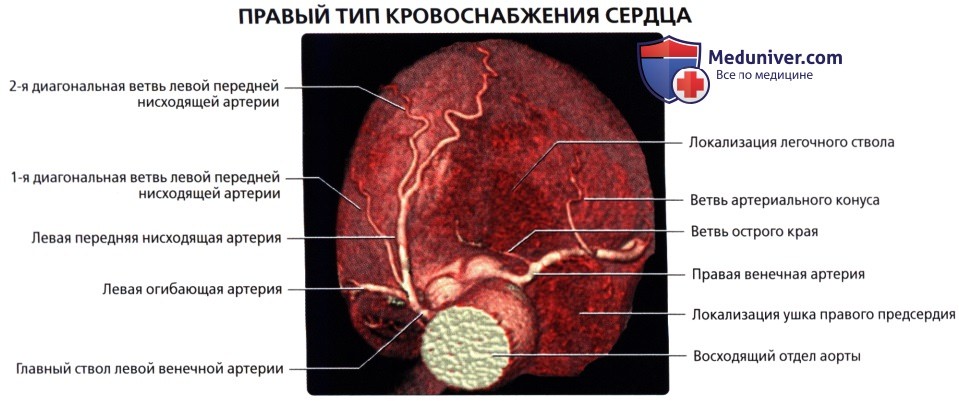
— Правый тип кровоснабжения: ПКА отдает обеартерии(85% случаев)
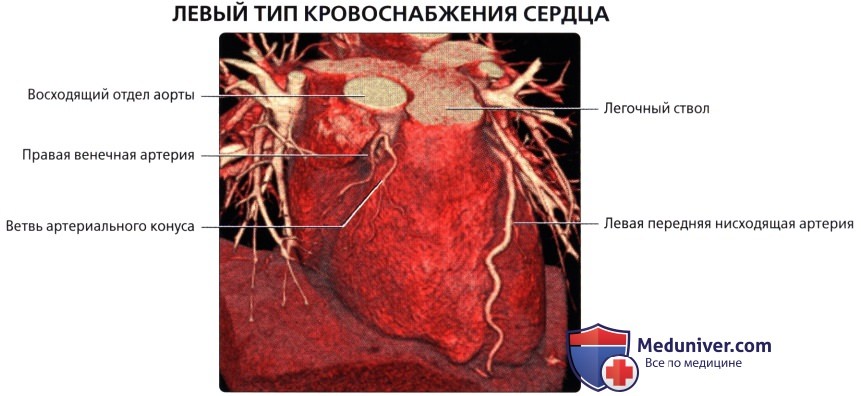
— Левый тип кровоснабжения: ЛОА отдает обеартерии (7,5%)
— Сбалансированный (кодоминантный) тип кровоснабжения: ПКА отдает ЗНА, а ЛОА отдает ЗЛА (-7,5%)
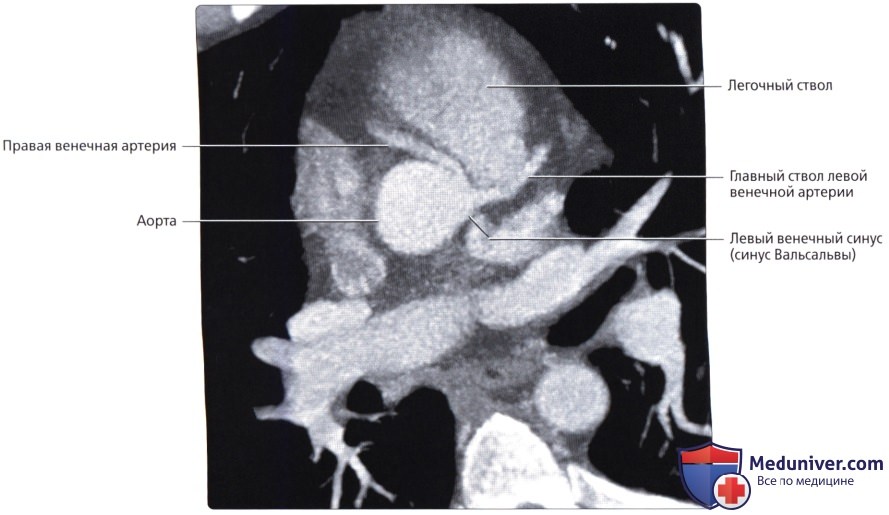
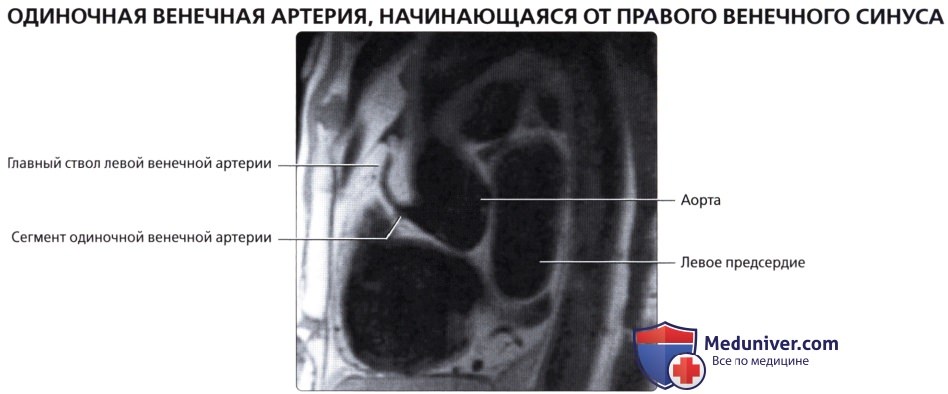
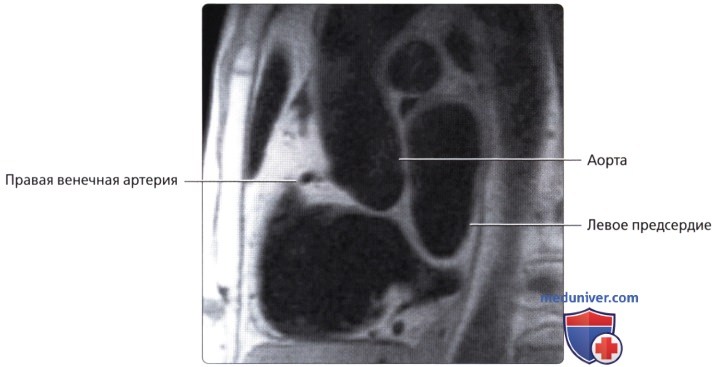
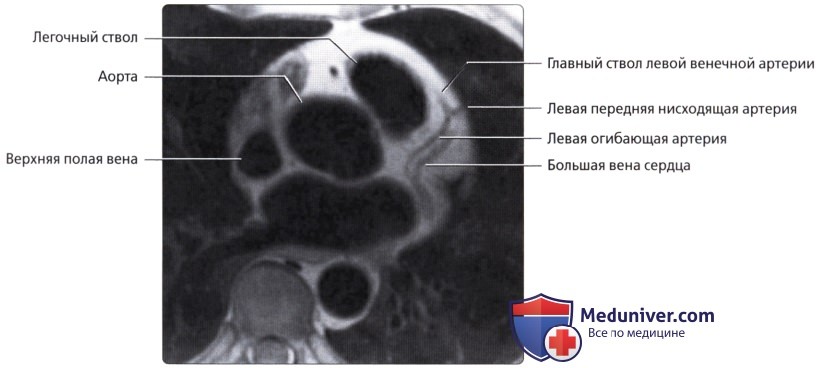
б) Левая венечная артерия:
• Начинается от левого венечного синуса (синуса Вальсальвы)
• Проходит влево, позади легочного ствола, и делится на ЛПНА и ЛОА
• Иногда делится на ЛПНА, ЛОА и промежуточную ветвь:
о Промежуточная ветвь: также, как и первая диагональная ветвь ЛПНА, проходит по направлению к передним отделам левого желудочка
• Может отсутствовать:
о ЛПНА и ЛОА разобщенно отходят от левого венечного синуса
• ЛПНА:
о Располагается в передней межжелудочковой борозде и оканчивается вблизи верхушки сердца:
— Диагональные ветви отходят к передней свободной стенке левого желудочка (нумеруются в порядке отхождения от ЛПНА):
— Перегородочные ветви отходят к передней межжелудочковой перегородке (нумеруются в порядке отхождения от ЛПНА)
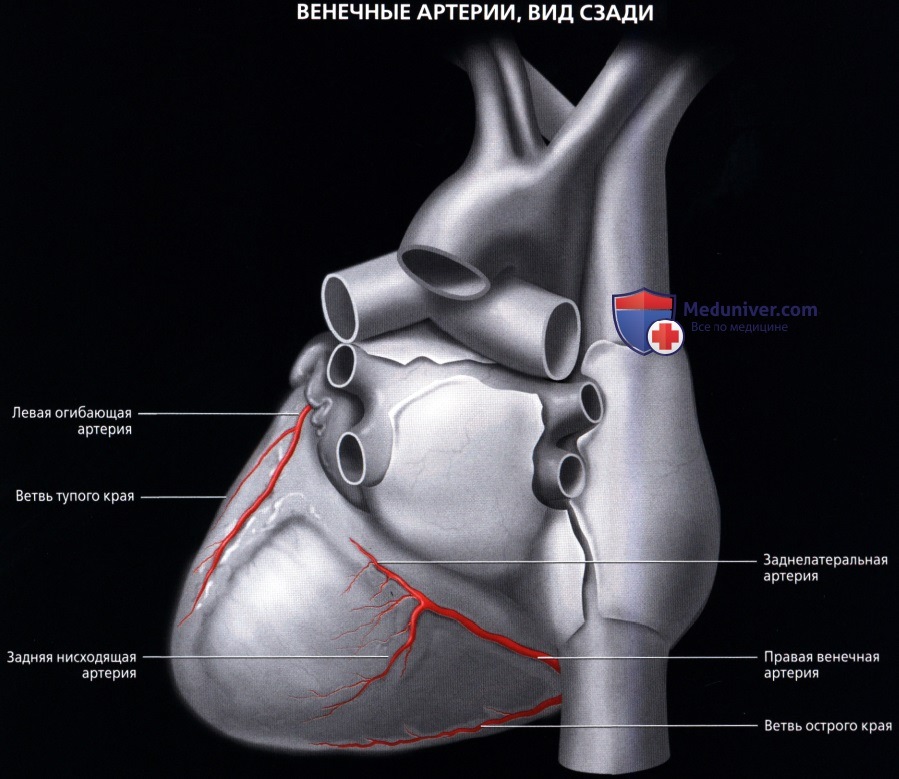
• ЛОА:
о Располагается в левой венечной борозде:
— Ветви тупого края отходят к боковым отделам левого желудочка (нумеруются в порядке отхождения от ЛОА)
в) ПКА:
• Начинается от правого венечного синуса (синуса Вальсальвы)
• Проходит вправо, позади легочного ствола, затем книзу по правой венечной борозде
• Проходит в правой венечной борозде между правым предсердием и правым желудочком к задней части межжелудочковой перегородки
• Ветви ПКА:
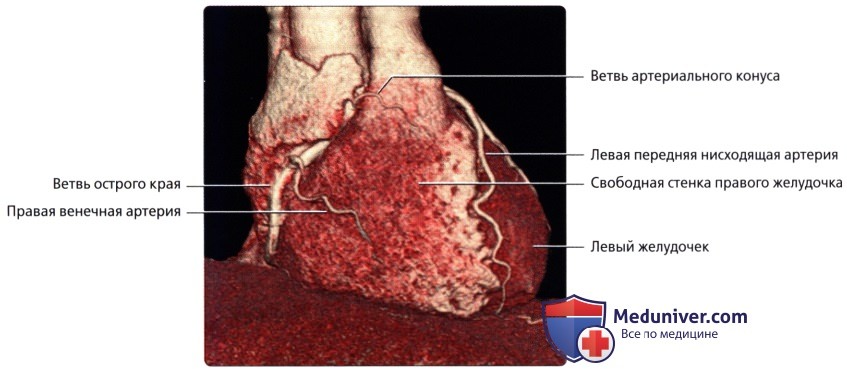
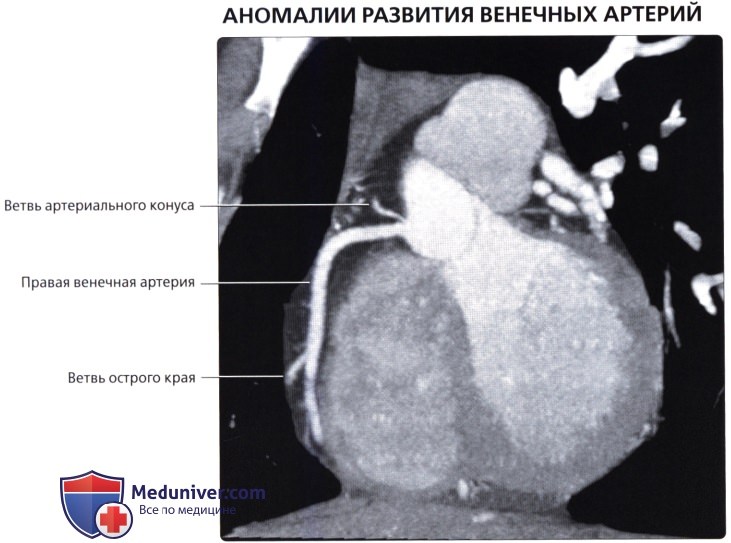
о Ветвь артериального конуса:
— Первая ветвь ПКА:
— Может начинаться непосредственно от правого венечного синуса
— Кровоснабжает выносящий тракт легочного ствола
о Ветвь синусо-предсердного узла:
— У 60% лиц начинается от проксимального отдела ПКА
— Может начинаться от проксимального отдела ЛОА
— Кровоснабжает синусно-предсердный узел
о Передние ветви к свободной стенке правого желудочка
о Ветвь острого края:
— Начинается в месте перехода среднего сегмента ПКА в дистальный
— Кровоснабжает свободную стенку правого желудочка
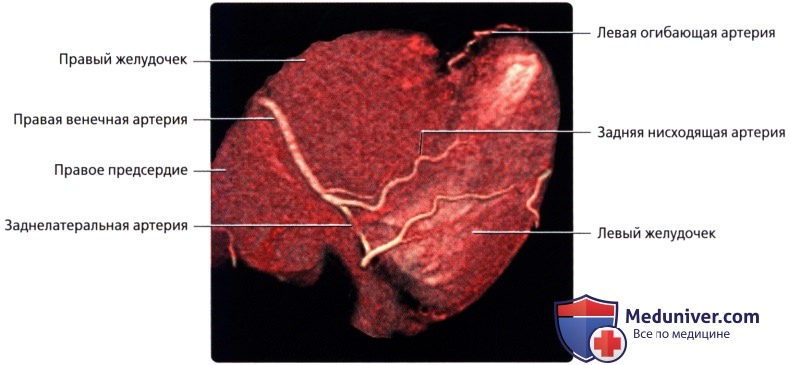
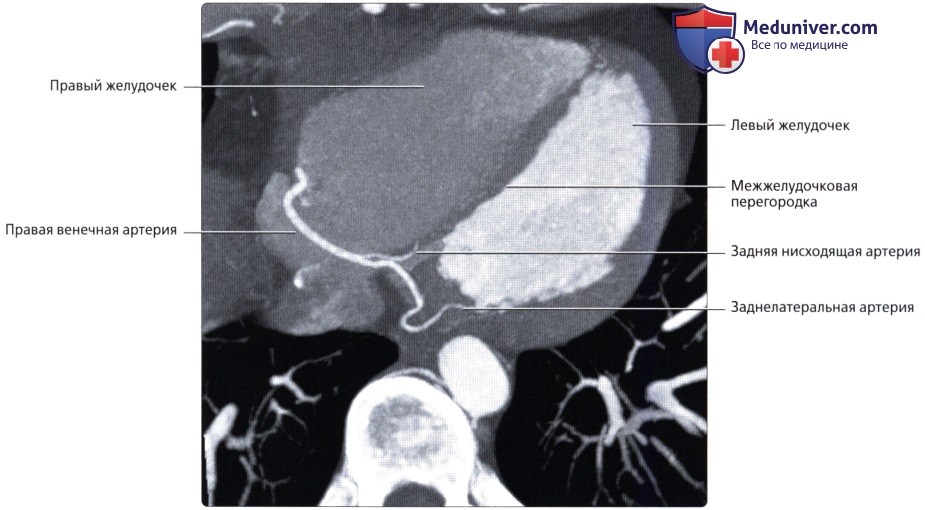
о ЗНА:
— Терминальная ветвь ПКА
— Проходит по задней межжелудочковой борозде
— Может огибать верхушку сердца для кровоснабжения передней межжелудочковой перегородки при малой длине ЛПНА
о ЗЛА (ретровентрикулярная артерия):
— Одна из двух терминальных ветвей ПКА
— Возможны различные варианты: от полного отсутствия до значительной длины с большим количеством ветвей, кровоснабжающих часть бассейна ЛОА
о Ветвь предсердно-желудочкового (ПЖ) узла:
— Чаще всего отходит от ПКА в качестве дистальной ветви вблизи «креста» сердца
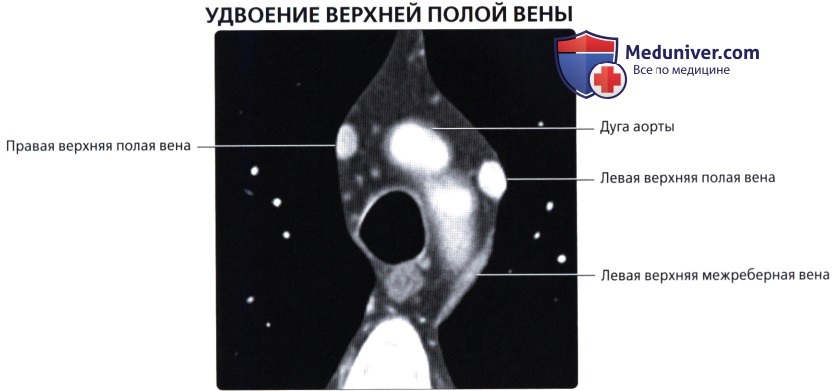
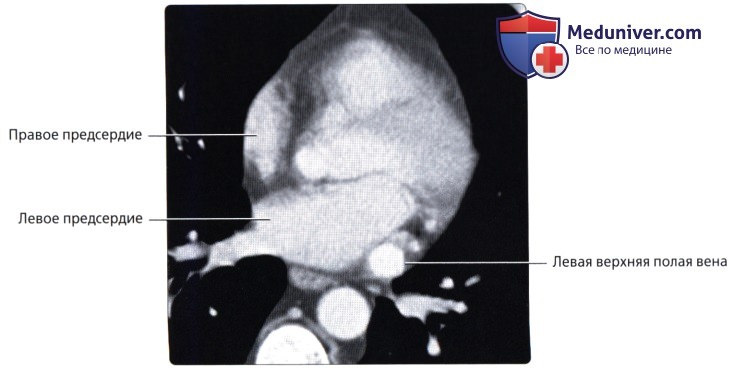
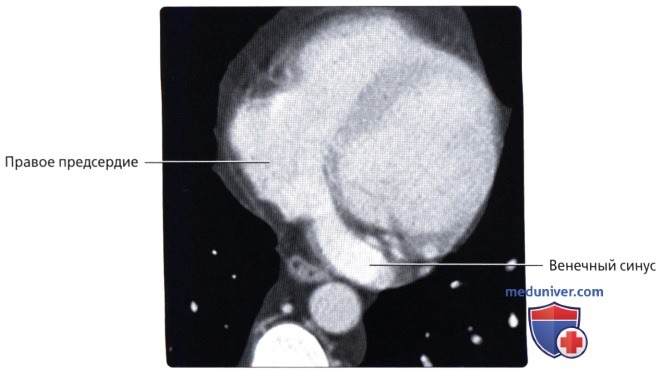
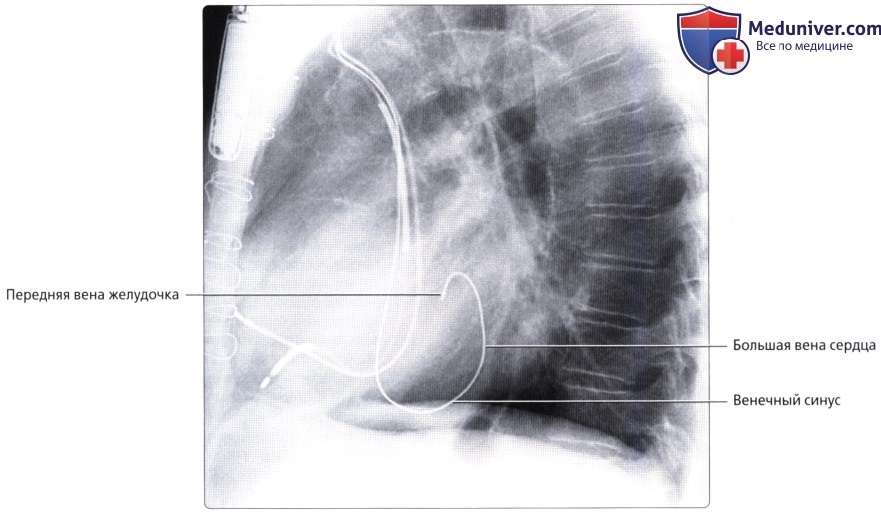
Вены сердца
а) Вены сердца:
• Вены сердца могут быть разделены на три группы: О Венечный синус и его притоки:
— Является наибольшей венозной структурой сердца и часто оценивается при различных методах обследования сердца
о Передние вены сердца:
— Обеспечивают основной венозный отток от передней стенки правого желудочка
— 3-4 мелкие вены, которые в конечном итоге дренируются в полость правого предсердия:
Отдельная вена может открываться непосредственно в полость правого предсердия, либо прежде, чем впадать в правое предсердие вены могут сливаться, образуя общий венозный ствол
Относительно постоянной веной является правая краевая вена, которая поднимается вдоль правого края сердца
о Тебезиевы вены:
— Несколько мелких вен, которые осуществляют субэндокардиальный венозный отток
— Состоят из эндотелиальных клеток, переходят в эндотелиальную выстилку камер сердца
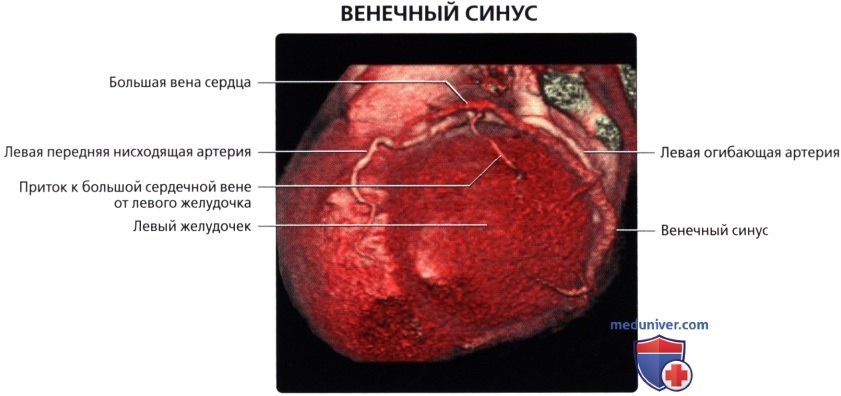
б) Венечный синус:
• Широкий венозный канал в задней части венечной борозды, который впадает в правое предсердие
• Является продолжением БВС:
о Продолжение БВС в венечный синус характеризуется присоединением косой вены левого предсердия (вены Маршалла) снаружи и заслонки Вьессена внутри
• БВС (левая венечная вена):
о Продолжение передней межжелудочковой вены
о Проходит вдоль левой предсердно-желудочковой борозды параллельно ЛОА
о В конечном итоге впадает в венечный синус
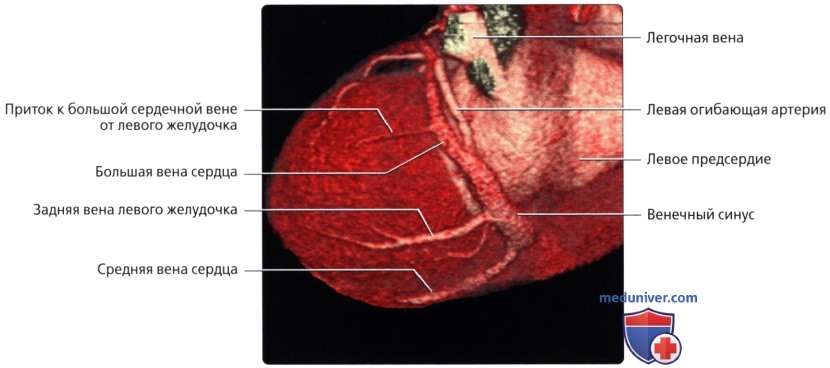
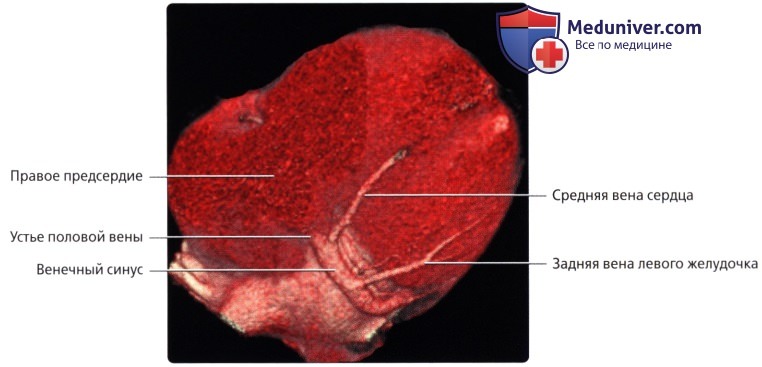
• Средняя вена сердца (задняя межжелудочковая вена):
о Лежит в задней межжелудочковой борозде рядом с ЗНА
о Впадает в нижнюю часть венечного синуса тотчас проксимальнее места его впадения в правое предсердие
• Малая вена сердца (правая венечная вена):
о Присутствует не всегда
о Сопровождает ветвь острого края
о Лежит в правой предсердно-желудочковой борозде
о Открывается в венечный синус или напрямую в полость правого предсердия
• Левая краевая вена:
о Проходит вблизи ветви тупого края вдоль боковых отделов левого желудочка
о Впадает в ВВС или непосредственно в венечный синус
• Задняя вена левого желудочка:
о Обеспечивает венозный отток от диафрагмальной и боковой стенок левого желудочка, и, в большинстве случаев, впадает в венечный синус
— В редких случаях вена также может впадать в ВВС
о Может быть одиночным крупным сосудом или состоять из нескольких вен меньшего размера
• Косая вена левого предсердия:
о Проходит по задней поверхности и левым отделам левого предсердия
о Расположена в рудиментарной складке, известной как связка Маршалла, которая является остатком зародышевой левой ВПВ о Может сохраняться в качестве левой ВПВ
Лучевая визуализация артерий и вен сердца
Рекомендации по визуализации:
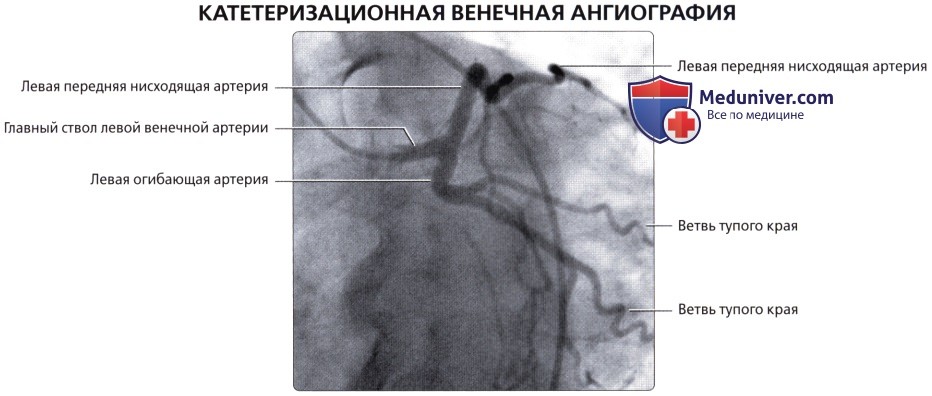
• Катетеризационная ангиография остается «золотым стандартом» визуализации венечных артерий:
о Инвазивная процедура
о Главным преимуществом является возможность выполнять оперативные вмешательства на венечных артериях при обнаружении их стеноза
• КТ-коронарография набирает популярность как превосходная неинвазивная методика для визуализации венечных артерий
о Хорошая корреляция с катетеризационной ангиографией:
— Большинство исследований демонстрируют совпадение порядка ± 20%
— Имеет место тенденция переоценивать (а не недооценивать) степень стеноза просвета сосуда
о Высокие чувствительность, специфичность, точность и отрицательное прогностическое значение при ишемической болезни сердца:
— Ложноположительные результаты чаще всего встречаются при низком качестве изображений:
Двигательные артефакты
Высокий уровень «шума» на изображениях
о Особенно хорошо подходит для выявления аномалий развития венечных артерий:
— Возможности многоплоскостной визуализации
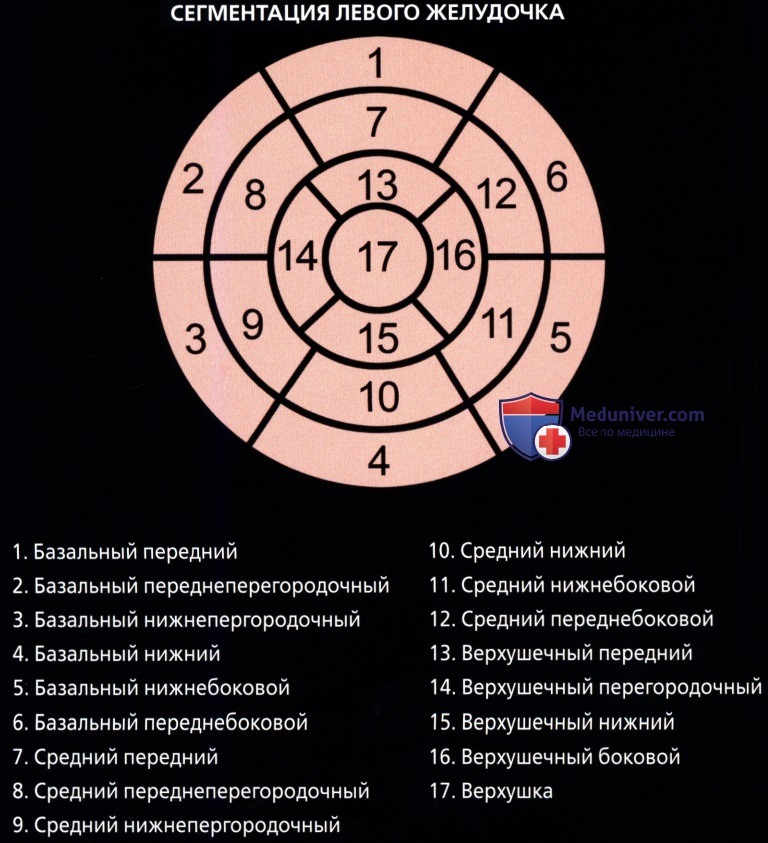
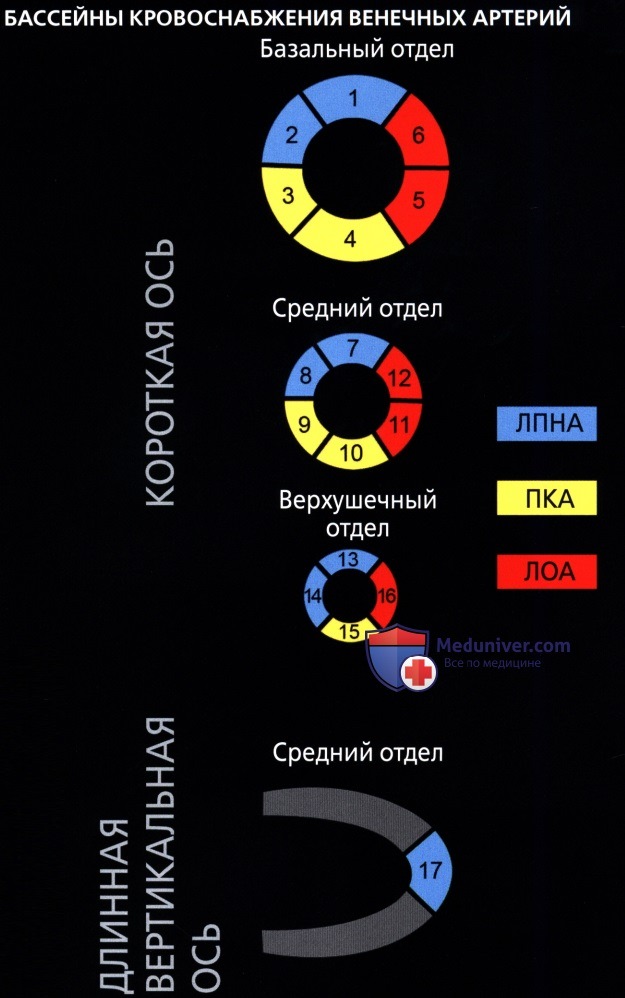
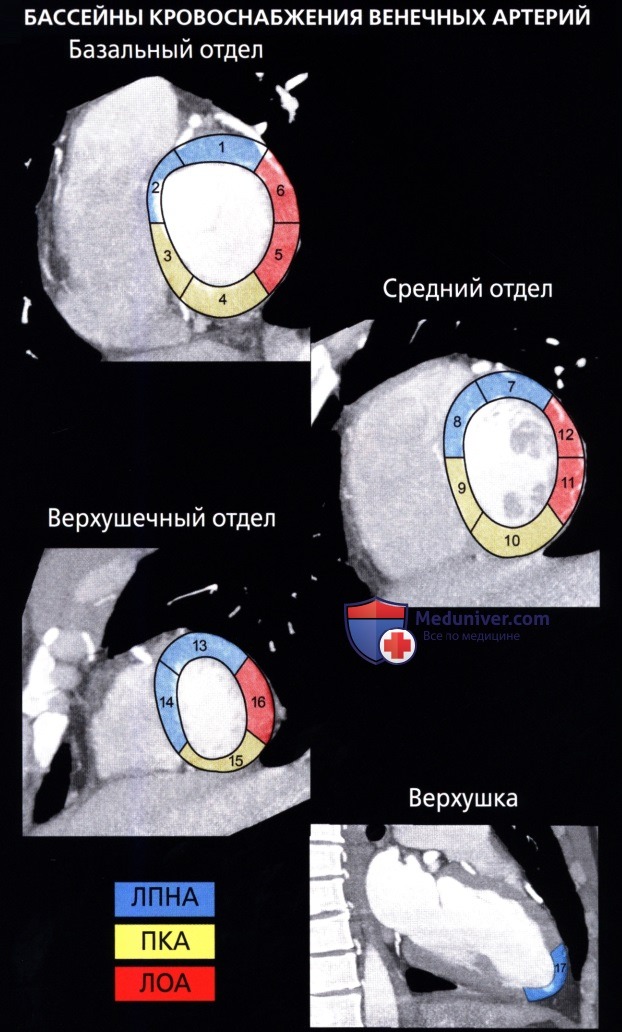
• Комитетом по визуализации сердца Консульства по клинической кардиологии Американской ассоциации сердца были приняты номенклатура и стандарт по сегментарному делению миокарда:
о Для левой стенки желудочка была принята стандартная 17-сегментная модель:
— Используется для оценки перфузии миокарда, функции левого желудочка и анатомии венечных сосудов
о На диаграмме типа «мишень» сегменты базального (сегменты 1-6) и среднего (сегменты 7-12) отделов занимают секторы по 60° каждый
о Сегменты верхушечного отдела (сегменты 13-16) занимают секторы по 90° каждый
о Верхушка сердца является сегментом 17
Анатомические варианты нормы и клинические особенности
а) Аномалии венечных артерий:
• Выявляются на 1% венечных ангиограмм
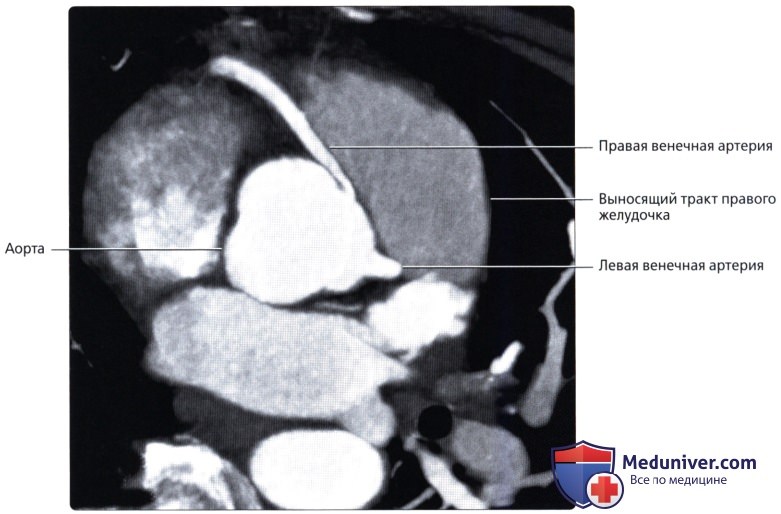
• Отхождение венечной артерии от противоположного или невенечного синуса и ее аномальный ход:
о Выявлено четыре типа аномального отхождения венечных артерий:
— ПКА отходит от левого венечного синуса
— ЛКА отходит от правого венечного синуса
— ЛОА или ЛПНА отходит от правого венечного синуса
— ЛКА или ПКА (или ветвь любой из этих артерий) отходит от невенечного синуса
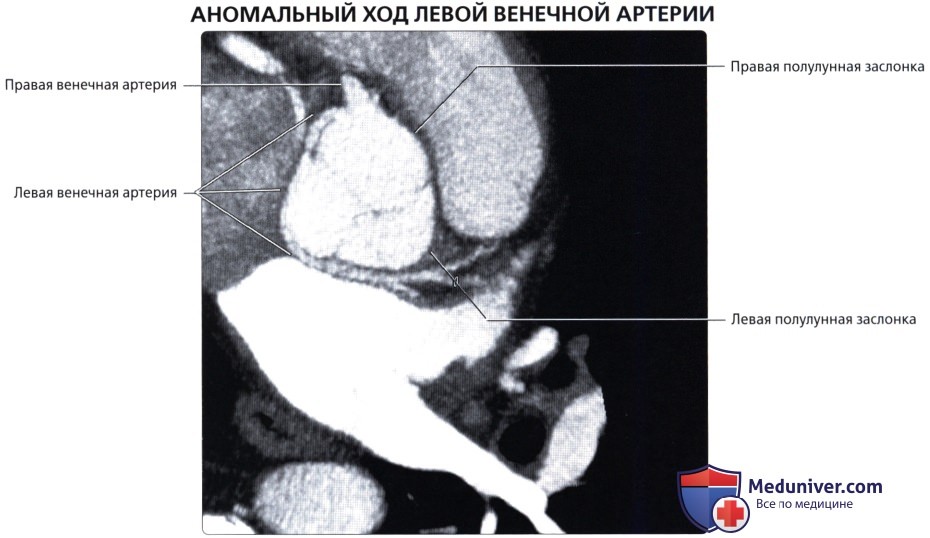
• Аномальный ход венечной артерии:
о Межартериальный (т. е. между аортой и легочной артерией):
— Может вызвать внезапную смерть, предположительно, из-за снижения венечного кровотока во время физической нагрузки → инфаркт миокарда
— Может встречаться при аномалиях хода ЛПНА или ПКА
о Ретроаортальный
о Препульмональный о Септальный (субпульмональный)
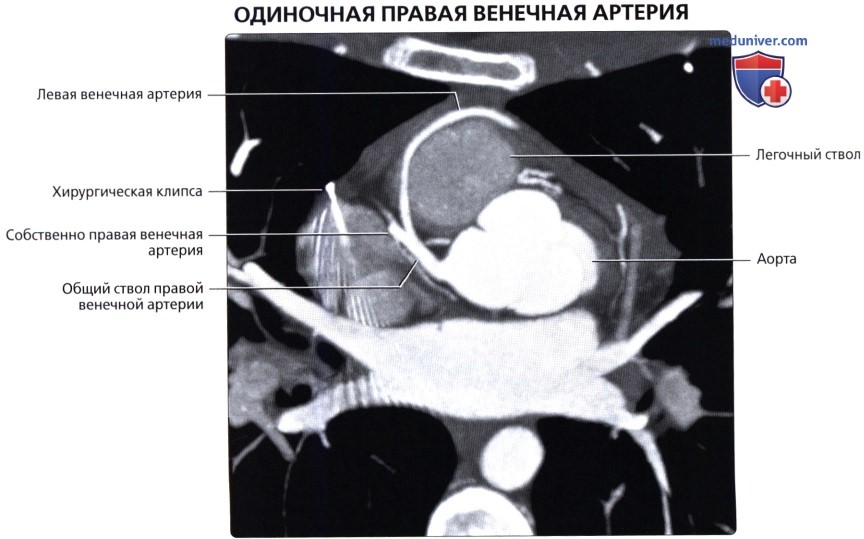
о К другим вариантам аномалий венечных артерий относятся их высокое отхождение, наличие более одного устья, одиночная венечная артерия
• Аномальное отхождение венечной артерии от легочной артерии:
о Наиболее часто встречается вариант, при котором ЛКА отходит от легочной артерии, а ПКА стандартно берет начало от аорты (синдром Бланда-Уайта-Гарланда)
о Клиническая значимость возникает после рождения вследствие снижения легочного сосудистого сопротивления и развития феномена межвенечного обкрадывания:
— Кровоток из аорты → ПКА → венечно-венечные коллатеральные артерии → левая венечная артерия (ретроградный ток) → легочная артерия
— Приводит к ишемии и инфаркту миокарда в бассейне кровоснабжения левой венечной артерии
б) Миокардиальный мостик:
• Наличие миокардиального тяжа, лежащего над сегментом венечной артерии
• Чаще всего локализуется на уровне среднего сегмента ЛПНА
Редактор: Искандер Милевски. Дата публикации: 16.4.2020
Источник